Лимфаденит лица и шеи / Липецкая городская стоматологическая поликлиника №1
Для чего нужны лимфоузлы на лице и где они расположены
Лимфатические узлы на лице выполняют функцию своеобразных фильтров лимфы от токсичных веществ. Это защитная реакция особенно важна на лице. Размещение лимфоузлов:
За обеими ушными раковинами на голове На шее под ушами немного смещены наперед Под челюстью снизу Под бородой Под глазами
Причины воспаления лимфоузлов лица
Лицевые лимфоузлы выполняют роль «охранников» организма в целом. И они чутко реагируют на вторжение любой инфекции или начало воспалительного процесса в теле человека.
Воспаление лимфоузлов на лице может стать следствием таких неприятностей, как:
Инфекционное заболевание (простуда, грипп, ринит, гайморит, ангина) Туберкулез Стоматологические проблемы (пародонтоз, кариес) Снижение иммунитета Кожные заболевания на лице Аллергия Отит Пародонтит
Воспаление лимфатических узлов на лице чаще случается в результате переохлаждения человека.
Лимфаденит лицевого узла
Воспаление лимфатических узлов на лице сигнализирует, что в организме человека присутствует инфекция и эритроциты «кинулись в бой». И стоит не только лечить лимфоузлы на лице, но провести полную диагностику состояния здоровья для обнаружения основной проблемы.
Главной причиной лимфаденита лицевых узлов являются кожные заболевания: угри, акне.
Расположение лимфатических узлов
Лимфаденит околоушных и заушных узлов
Уплотнение лимфатических узлов на лице возле ушей – это спутник воспалительных процессов, которые происходят в ухе или слюнной железе, или заболеваний горла.
У детей наблюдается уплотнение околоушных и заушных узлов на лице при краснухе, ветряной оспе. Нередки такие аллергические проявления на вакцинацию. Для более точного постановления диагноза стоит обратиться к хирургу.
Увеличение узлов в нижней части лица
Лимфатические узлы в нижней части лица могут воспалиться по разным причинам:
Стоматологические проблемы (воспаление десен, кариес) Сиалоаденит
При этих заболеваниях происходит интенсивный вывод продуктов распада эритроцитов из участков воспаления. Лимфатические узлы в нижней части тела не успевают фильтровать лимфу. Это становится причиной застоя в узле и, как следствие, его воспаления.
Лимфатические узлы в нижней части тела не успевают фильтровать лимфу. Это становится причиной застоя в узле и, как следствие, его воспаления.
Лимфадениты лицевой области симптомы
Воспаление лимфатических узлов на лице происходит при длительном застое лимфы в самом узле. Основные симптомы:
Уплотнения кожи в данном участке Покраснение и зуд Болезненные ощущения при надавливании Повышенная температура тела
Нередки случаи гнойного воспаления лимфоузлов на лице. При таком осложнении в самом узле происходит накопления гноя. Окончательное выздоровления больного происходит после извлечения гнойных накоплений. Он может прорвать сам или удалить с помощью незначительного хирургического вмешательства.
Запомните! Воспалительные процессы лимфоузлов на лице – это не совсем невинная болезнь. Она может привести к серьезным осложнениям:
Менингит Энцефалит
Категорически запрещено занимается самостоятельным лечением воспаления лимфоузлов на лице.
Виды лимфаденитов
Лимфаденит лицевых узлов бывает:
Острый Хронический Специфический лимфаденит Неспецифический лимфаденит
Для острой формы заболеваний лимфоузлов на лице характерно быстрое появление болезненных симптомов:
Уплотнение очага Покраснение кожи Накопления гноя Повышения температуры тела Болезненные ощущения при нажатии
Хронический лимфаденит:
Длительное протекание воспаления Нечетко выраженная локализация очага «Затухание» болезни на длительное время Обострение при ослаблении иммунной системы
Специфический лимфаденит на лице проявляется как сопутствующие проявления таких заболеваний, как:
СПИД Сифилис Туберкулез
Неспецифический лимфаденит проявляется после попадания в лимфу различных инфекционных бактерий:
Стрептококки Стафилококки Различные токсины
Если в лимфоузле на лице накапливается гной – это гнойной лимфаденит.
Диагностика
Как отмечалось выше, лимфаденит – это один из сигналов организма о том, что в теле человека происходят воспалительные процессы. И стоит произвести полную диагностику, чтобы найти основную причину. Ведь устранив симптомы – не избавишься от основной проблемы.
Проводя обследование, врач обращает повышенное внимание на местоположение воспаленных лимфатических узлов. Если они находятся возле уха – это может указывать на отит. Гнойное воспаление узла на лице – это чаще всего следствие подкожных абсцессов.
Гнойные воспаленные лимфатические узлы на лице в большинство случаях лечатся с помощью хирургического вмешательства. Но нередки случаи, что гнойник разрывается. Очень хорошо, если при этом содержимое выходит наружу. Бывает, что гной попадает внутрь. Тогда хирургическое вмешательство просто обязательно при более тщательном подходе. Нужна общая анестезия и длительный процесс чистки пораженного участка лица.
ПрофилактикаИзбежать воспалительных процессов в лимфоузле вполне несложно:
Проследите за укреплением иммунной системы. больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно; при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельнаи может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 «С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни. Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Температурная реакция сочетается с другими симптомами, в первую очередь — с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани; у части больных задняя стенка глотки может быть покрыта густой слизью. Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожи стовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы; они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая «фестончатое» очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов — подмышечных, кубитальных и паховых (реже — мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 меси более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы. л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток «белой крови» доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда — увеит.
Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда — увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации — Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин).
При фебрильной температуре тел а назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония). Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используютмакролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подл ежит диспансер ном у наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
25 октября 2022
24 октября 2022
24 октября 2022
октябрь 2022
октябрь 2022
октябрь 2022
Лимфодренаж для лица
: в чем польза?
Лимфатическая система является важной частью иммунной системы. Через сеть из сотен лимфатических узлов он отводит жидкость, называемую лимфой, для транспортировки обратно в кровоток. Он также удаляет телесные отходы и переносит лейкоциты, которые помогают предотвратить инфекцию.
Когда в вашей лимфатической системе возникает какая-либо непроходимость, может начать накапливаться жидкость. Вот тут-то и приходит на помощь лимфодренаж — особый вид массажной терапии.
Традиционно он используется для лечения лимфедемы, состояния, характеризующегося хроническим отеком, которое может возникнуть после удаления лимфатических узлов.
Но в последние годы некоторые люди стали включать лимфодренаж лица в свой уход за собой как средство против отечности, тусклого цвета лица и раздражения кожи. Некоторые дошли до того, что назвали это безоперационной подтяжкой лица.
Но действительно ли это оправдывает шумиху? Доказательства шаткие. Читайте дальше, чтобы узнать, что может и чего не может сделать лимфодренаж для вашего лица.
«Лимфодренажные процедуры ускоряют всасывание и транспортировку лимфатических жидкостей, содержащих токсины, бактерии, вирусы и белки», — говорит сертифицированный специалист по лимфедеме Лиза Левитт Гейнсли.
Это ускорение работы лимфатической системы меняет правила игры для людей с лимфедемой или другими заболеваниями, связанными с лимфатической системой. Это может даже помочь уменьшить отек после операции, как указывает одно исследование 2007 года о его использовании после удаления зуба мудрости.
Левитт Гейнсли отмечает, что лечение также помогает при таких состояниях, как акне, экзема и расстройства пищеварения.
Бьюти-блогеры и массажисты часто рекламируют лимфодренаж как способ улучшить внешний вид кожи за счет уменьшения тонких линий, морщин и мешков под глазами.
Ограниченное исследование
В 2015 году косметическая компания Shiseido совместно с профессором Осакского университета, Япония, обнаружили связь между кожей и лимфатическими сосудами.
Они пришли к выводу, что снижение функции кожных лимфатических сосудов приводит к провисанию кожи. Но вместо лимфодренажа в качестве лечебного средства рекомендовали экстракт сосновых шишек.
Тем не менее, лимфодренаж был в центре внимания исследователей из австралийского Университета Флиндерса. Объявленные в 2012 году результаты, касающиеся воздействия этой техники на область вокруг глаз, похоже, еще не опубликованы.
В ходе исследования 2010 года было обнаружено эстетическое преимущество телесного лимфатического дренажа. Авторы пришли к выводу, что лимфодренаж эффективно уменьшает окружность бедер и толщину бедренного и брюшного жира у людей с целлюлитом.
Это было небольшое исследование, в котором приняли участие около 60 человек, но его результаты позволяют предположить, что лимфодренаж может обладать укрепляющими свойствами.
Мнение эксперта
Некоторые эксперты не очень убеждены в заявлениях о связи лимфодренажа с улучшением внешнего вида кожи.
В статье, опубликованной в Журнале клинических исследований, дерматолог Джордж Котсарелис задался вопросом, есть ли у людей проблемы с лимфооттоком в области лица.
«Если вы это сделаете, вы, конечно же, не будете лечить их лицом», — сказал он, добавив: «У нормального человека нет лимфатических проблем на лице». Однако имейте в виду, что люди может развить лимфедему головы или шеи.
Коллега-дерматолог Майкл Детмар признал в статье, что процесс старения в сочетании с повреждением от солнца может привести к уменьшению количества лимфатических сосудов и ухудшению лимфатической функции.
«Возможно, вы сможете доказать, что можете уменьшить скопление жидкости, используя уход за лицом для стимулирования дренажа, когда в вашей коже меньше лимфатических сосудов.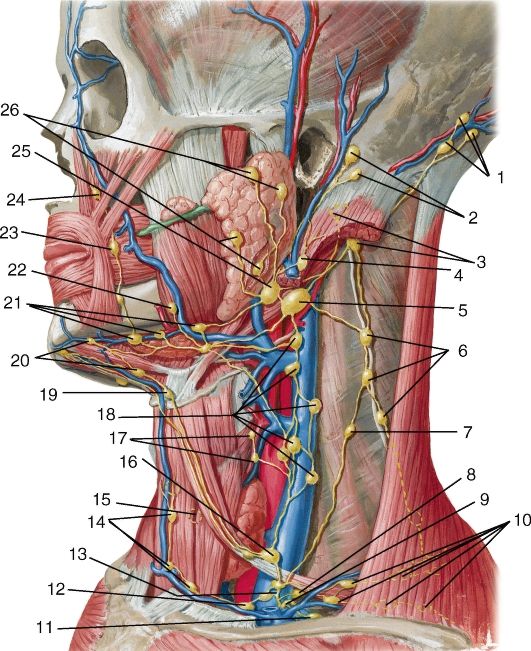 Таким образом, стимулирование лимфотока может иметь преимущества», — сказал он. «Независимо от того, достигается ли это с помощью ухода за лицом, это другая история».
Таким образом, стимулирование лимфотока может иметь преимущества», — сказал он. «Независимо от того, достигается ли это с помощью ухода за лицом, это другая история».
Вердикт
Хотя некоторые терапевты заявляют, что лимфодренаж лица может дать результаты, напоминающие миниатюрную подтяжку лица, данные пока в основном анекдотичны, то есть исходят только от тех, кто его пробовал (или от тех, кто его предлагает).
Лимфодренаж обычно проводится профессионалом. Если вы хотите попробовать это по эстетическим причинам, найдите косметолога, обученного этому типу лечения.
Если вы пытаетесь это сделать по медицинским показаниям, ищите кого-то, кто сертифицирован Лимфологической ассоциацией Северной Америки или является членом Национальной сети лимфедемы.
Они начинают с легкого давления и нежных движений, которые варьируются от постукивания и поглаживания до растирания и толкания. Затем, используя плоские руки и все пальцы, они осторожно растянут вашу кожу в направлении лимфатического потока, чтобы стимулировать дренаж.
Лимфодренаж для лица работает аналогично, но может также включать мягкие чистящие движения по лицу.
Лимфодренаж тела обычно длится до часа, в то время как лицевой вариант обычно немного короче. Упражнения на глубокое дыхание, способствующие улучшению лимфатической циркуляции, обычно сочетаются с обоими.
Не уверены, подходит ли вам лимфодренажный уход за лицом? Упрощенный лимфодренаж лица можно выполнить в домашних условиях, не потратив ни копейки.
Лимфодренаж лица своими руками
- Начните с глубокого дыхания. Положите ладони на живот и сделайте глубокий вдох через нос, пока не почувствуете, как живот упирается в ладони. Выдыхайте, пока живот не станет плоским, и повторите примерно пять раз.
- Устраивайтесь поудобнее. Вы можете сидеть, стоять или лежать.
- Приложить давление . Используя ладони рук, начните со лба, слегка надавливая, чтобы медленно растянуть кожу вниз по направлению к лимфатическим узлам на шее.
 Продолжайте, двигаясь вниз по лицу.
Продолжайте, двигаясь вниз по лицу. - Будьте осторожны с глазами. Для под глазами переключитесь на безымянный палец и используйте вращательное движение.
- Повтор. Повторите процесс около пяти раз в каждой области.
Некоторые люди любят делать это каждый день или один или два раза в неделю. Если вы не можете полностью освоить технику, попросите опытного косметолога или терапевта показать вам основы.
Лимфодренаж, как правило, безопасен. Однако сначала обратитесь к своему лечащему врачу, если у вас есть:
- высокий риск образования тромбов
- застойная сердечная недостаточность
- активная лимфатическая инфекция
- опухоль без известной причины
Лимфодренаж — это признанный метод лечения определенных заболеваний, связанных с отеками или проблемами с лимфатической системой. Однако его преимущества для красоты требуют дополнительных исследований.
Возможно, это не соответствует рекламе безоперационной подтяжки лица, но в целом безопасно. Если вам интересно, попробуйте или поэкспериментируйте с подходом «сделай сам».
Если вам интересно, попробуйте или поэкспериментируйте с подходом «сделай сам».
Преаурикулярные лимфатические узлы: причины отека
Преаурикулярные лимфатические узлы располагаются прямо перед ушами. Эти крошечные узлы играют жизненно важную роль в иммунной системе.
В этой статье мы предоставляем информацию о преаурикулярных лимфатических узлах (PLN) и других частях лимфатической системы.
Мы также смотрим, какие состояния и проблемы со здоровьем могут привести к увеличению PLN.
PLN представляют собой группу лимфатических узлов, расположенных прямо перед ушами. Эти лимфатические узлы фильтруют лимфатическую жидкость, поступающую от кожи головы, шеи и различных частей лица.
В организме человека имеется около 600 небольших желез, называемых лимфатическими узлами, которые играют важную роль в функционировании иммунной системы.
Сеть сосудов, называемая лимфатической системой, соединяет лимфатические узлы.
Лимфатические сосуды забирают лишнюю жидкость из тканей организма и направляют ее к близлежащим лимфатическим узлам. Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
Лимфатические узлы содержат иммунные клетки, которые обнаруживают и уничтожают бактерии, вирусы и поврежденные клетки в жидкости.
В конце этого процесса фильтрации лимфатические узлы выпускают чистую жидкость обратно в кровь.
Узнайте больше об анатомии лимфатической системы и о том, как она работает в организме, из этой статьи.
Большинство здоровых лимфатических узлов настолько малы, что человек не может их прощупать.
Иногда лимфатический узел или несколько лимфатических узлов могут увеличиваться, так как они усиленно удаляют вредные вещества из лимфатической жидкости. Отек обычно сигнализирует о проблеме где-то в организме.
Врачи используют термин локализованная лимфаденопатия для обозначения опухоли в одном лимфатическом узле или небольшом скоплении лимфатических узлов, таких как PLN.
Локализованная лимфаденопатия возникает при поражении близлежащих тканей. Проблема может быть:
- инфекция
- травмы
- рак
Генерализованная лимфаденопатия — увеличение множественных лимфатических узлов по всему телу. Некоторые инфекции, заболевания и лекарства могут вызывать этот тип отека.
Некоторые инфекции, заболевания и лекарства могут вызывать этот тип отека.
Ниже приведены возможные причины отека PLN:
Инфекции слюнных желез
Околоушные железы представляют собой разновидность больших слюнных желез, расположенных над верхней челюстью, по одной перед каждым ухом. Инфекции околоушных желез могут вызвать отек PLN.
Другие возможные симптомы инфекции слюнных желез включают:
- сухость во рту
- ненормальный или неприятный вкус
- опухоль перед ушами, под челюстью или на дне рта
- рот или лицо, особенно при приеме пищи
- затрудненное открывание рта
- покраснение боковых сторон лица или верхней части шеи
- лихорадка
Инфекции слюнных желез обычно бактериальные. Факторы риска для этих типов инфекций включают:
- плохая гигиена полости рта
- закупорка слюнных протоков камнями
- обезвоживание
- хронические заболевания
- курение
Узнайте больше о причинах, видах и симптомах инфекций слюнных желез здесь.
Наружный отит
Поделиться на Pinterest Возможные причины увеличения преаурикулярных лимфатических узлов включают наружный отит, инфекции слюнных желез или вирусный конъюнктивит.
Наружный отит, или ухо пловца, — это состояние, вызывающее воспаление, раздражение или инфекцию слухового прохода. Иногда это может вызвать увеличение лимфатических узлов вокруг уха.
Другие распространенные симптомы включают:
- отек слухового прохода
- покраснение наружного уха
- закупорка уха
- приглушенный слух или потеря слуха
- зуд внутри уха
- 6 8
- 0 выделения из уха внутри уха, особенно при прикосновении к мочке уха
- боль, иррадиирующая из уха в голову, шею или сторону лица
- отек шейных лимфатических узлов
Наружный отит часто возникает при попадании воды в ухо, что приводит к росту бактерий и грибков.
Узнайте все о том, как лечить и предотвращать ухо пловца в этой статье.

Вирусный конъюнктивит
Конъюнктивит, который люди обычно называют конъюнктивитом, относится к воспалению или отеку конъюнктивы внутри глаза. Конъюнктива представляет собой тонкую мембрану, покрывающую белки глаз.
Конъюнктивит обычно является результатом вирусной или бактериальной инфекции глаза. Другие причины включают аллергии и раздражители.
Вирусный конъюнктивит может вызвать отек и болезненность PLN.
Симптомы вирусного конъюнктивита обычно начинаются в одном глазу и распространяются на другой в течение нескольких дней. Эти симптомы могут включать:
- покраснение или покраснение белков глаз
- отек конъюнктивы или века
- зуд, жжение или раздражение
- водянистые выделения из глаз
- желание потереть глаза
- образование корок на веках или ресницах, особенно после пробуждения
Люди с конъюнктивитом могут также испытывать симптомы простуды, гриппа или других респираторных инфекций.

Узнайте больше о различных домашних средствах от конъюнктивита в этой статье.
Глазогландулярный синдром Парино
Глазогландулярный синдром Парино (ГЛС) — это тип конъюнктивита, который обычно поражает один глаз.
Человек с ПОС может заметить небольшие желтовато-коричневые узелки в пределах белка глаза и отек близлежащих PLN.
Люди с POS также могут испытывать покраснение, болезненность или воспаление глаз, а также лихорадку и другие признаки болезни.
Наиболее распространенной причиной ПОС является болезнь кошачьих царапин, которая может возникнуть, когда человек получает укус или царапину от кошки, которая подвергает его воздействию вредных бактерий.
Другие причины ПОС включают:
- туляремию, или лихорадку оленьих мух
- споротрихоз
- туберкулез
- кокцидиомикоз
- сифилис симптомы кошачьей царапины и больше узнать о признаках
здесь. - боль и припухлость в пораженном зубе и вокруг него
- скопление гноя в кисте
- смещение окружающих зубов
- Neck
- Armpit
- пах
- Брюшной полости
- Потеря Appetite
- Необъяснитые
- PAIN в AbdOmen
- Необъяснились
- PAIN в AbdOmen
- . Необъяснитые
- . давление в пораженной области
- прилив крови к лицу, шее и верхней части грудной клетки
- постоянный кашель
- гриппоподобные боли в теле
- боли в костях
- рецидивирующая или постоянная лихорадка
- ночная потливость
- зуд
- утомляемость
- лимфатические узлы на шее, вызывающие затруднения дыхания или глотания
- лихорадка выше 104 °F
- лимфатический узел, который значительно увеличивается в течение 6 часов или менее
- покраснение кожи, покрывающей узел , или если лимфатический узел имеет любую из следующих характеристик:
- имеет диаметр не менее 1 дюйма
- ощущается болезненным при прикосновении
- выглядит опухшим без какой-либо очевидной причины
- сохраняется более месяца
- ограничивает способность двигаться частью тела
- возникает при лихорадке, длящейся более 3 дней
Вышеуказанные симптомы могут указывать на серьезную инфекцию, которую врач может помочь вылечить.

Проблемы с зубами
Некоторые проблемы с зубами также могут вызывать отек PLN. Дизодонтоз — это медицинский термин, описывающий болезненное, затрудненное или замедленное прорезывание зубов.
Дизодонтоз — это медицинский термин, описывающий болезненное, затрудненное или замедленное прорезывание зубов.
Эта стоматологическая проблема может возникать у детей, когда у них прорезываются взрослые зубы, или у взрослых, когда у них прорезываются зубы мудрости.
В некоторых случаях между челюстной костью и частично прорезавшимся зубом может образоваться заполненный жидкостью мешок, называемый зубной кистой.
Без лечения киста может инфицироваться, и эта инфекция может распространиться на PLN, вызывая их отек.
Другие симптомы зубочелюстной кисты включают:
Лимфома
Большинство причин опухания PLN связаны с вирусными или бактериальными инфекциями. Однако в очень редких случаях безболезненное увеличение любого из лимфатических узлов может быть признаком лимфомы.
Лимфома – это рак, возникающий в клетках лимфатической системы. Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Наиболее распространенными типами являются лимфома Ходжкина и неходжкинская лимфома.
Лимфома может возникнуть в любом лимфатическом узле, но обычно поражает следующие области:
Другие симптомы включают:
Узнайте больше о симптомах лимфомы и ее факторах риска в этой статье.
Поделиться на PinterestЧеловеку следует обратиться к врачу, если узлы на шее вызывают затруднение дыхания.
Людям следует как можно скорее обратиться к врачу, если они испытывают какие-либо из следующих симптомов:

 Продолжайте, двигаясь вниз по лицу.
Продолжайте, двигаясь вниз по лицу.