Воспаление лимфоузлов на шее, лечение лимфоузлов при боли
Воспаление лимфоузлов явление крайне неприятное. Острые болезненные ощущения, связанные с этим состоянием, способны расстроить привычный ход дел на достаточно долгий срок. Боль при обычных движениях может показаться нескончаемой. Она изматывает физически и оттого течение болезни усугубляется и кажется невыносимым. Чтобы разобраться, что же делать в таком случае, в первую очередь важно понять причины возникновения воспаления лимфоузлов и научиться отличать симптомы этого состояния — иначе правильное лечение будет попросту невозможно подобрать.
Почему возникает воспаление лимфоузлов на шее?
Так почему же возникает воспаление лимфоузлов на шее? Лимфоузлы — это неотъемлемая часть человеческой иммунной системы, часть ее защиты, своеобразный биофильтр, позволяющий предупреждать развитие многих болезней.
Чаще всего шейные лимфоузлы воспаляются при ангине или ушной инфекции. Также причиной возникновения болезненного состояния может стать ОРВИ, берущее пик распространения в осенний и весенний периоды, грипп, любые заболевания ротовой полости, начиная от стоматита и заканчивая кариесом. Лимфоузлы, находящиеся рядом с ушами, воспаляются при отите. Местоположением лимфоузлов играет важную роль в определении очага инфекции, так как обычно они сигнализируют о болезни близлежащих органов.
Куда реже боль в лимфоузлах возникает из-за нарушения обмена веществ, алкоголизма, болезни щитовидной железы или же простой аллергии, однако и исключать данные варианты совсем было бы неправильно.
Кроме того, воспаление лимфоузлов, к сожалению, можно связать и с серьезными проблемами, например, механическим повреждением (травмированием) самого лимфоузла или ближайших тканей, а также раковыми перерождением клеток лимфоткани.
Как бы там ни было, воспаленные лимфоузлы — это признак нарушения функционирования иммунной системы. В связи с этим существует распространенное заблуждение, что болезненные ощущения в отдельно взятых узлах, их увеличение, может свидетельствовать о наличии СПИДа у человека. Это не совсем корректное утверждение, поскольку ВИЧ-инфицированные люди страдают от увеличения целых групп лимфоузлов.
Что делать, если болят лимфоузлы?
Лечение лимфоузлов всецело зависит от причин возникновения воспаления. Чтобы не «проглядеть» болезнь, достаточно быть внимательными во время визуального осмотра. При воспалении лимфоузлы увеличиваются — знакомый, например, подчелюстной рельеф становится более сглаженным. Существует около сотни заболеваний, связанных с этим состоянием, потому самостоятельная диагностика — это плохая идея. Гораздо более правильным решением будет обращение к терапевту: он сможет провести комплексное обследование, после которого направит к узкому специалисту, в зависимости от природы воспаления.
Гораздо более правильным решением будет обращение к терапевту: он сможет провести комплексное обследование, после которого направит к узкому специалисту, в зависимости от природы воспаления.
Характерными симптомами течения воспаления являются также изменение консистенции лимфоузла (он может стать мягким от нагноения, либо твердым при развитии раковых клеток лимфоткани), возникновение болезненных ощущениях при пальпации или глотании, покраснение кожных покровов на месте поражения, а также характерные для многих заболеваниям апатичность, усталость, головные боли и неизбежная при воспалении температура.
Если болят лимфоузлы на шее от ангины или любого другого заболевания, при котором подобные ощущения являются лишь симптомом, то боль пройдет вместе с окончанием основной болезни. Слабо выраженная симптоматика (легкая боль или покалывание при глотании или надавливании, общая слабость и частые простуды) говорит об общем ухудшении иммунной системы.
Во втором случае наиболее распространенным методом лечения является ультравысокочастотная терапия — процедура безболезненная и не причиняющая дискомфорта, проводимая с использованием специального оборудования. Антибиотики и противовоспалительные средства могут быть назначены врачом в случае острой необходимости, однако в целом достаточно соблюдать постельный режим, прием витаминов и обильное теплое питье. Облегчить течение болезни поможет настойка эхинацеи — по-настоящему волшебного растения, природного антисептика, устраняющего воспаление и укрепляющего иммунитет. Отвары мяты, ромашки или календулы помогут почувствовать себя лучше, а полоскание солью и содой поможет бороться с воспалением.
Антибиотики и противовоспалительные средства могут быть назначены врачом в случае острой необходимости, однако в целом достаточно соблюдать постельный режим, прием витаминов и обильное теплое питье. Облегчить течение болезни поможет настойка эхинацеи — по-настоящему волшебного растения, природного антисептика, устраняющего воспаление и укрепляющего иммунитет. Отвары мяты, ромашки или календулы помогут почувствовать себя лучше, а полоскание солью и содой поможет бороться с воспалением.
Помните, что воспаленные лимфоузлы ни в коем случае не следует прогревать, растирать, а так же наносить йодную сетку в этой области. Подобные процедуры усугубляют течение болезни и ускоряют распространение инфекции.
Профилактика воспаления лимфоузлов
Как мы уже упоминали выше, лимфоузлы — это часть иммунной системы, и возникновение воспаления — это сигнал о некорректной ее работе. Чтобы болезненных состояний не возникало, достаточно поддерживать иммунитет всем известными методами: закаляться, соблюдать личную гигиену, принимать витамины, избегать переохлаждений и сквозняков, не запускать течение инфекций и уделять достаточное внимание микротравмам и ранам.
Увеличенные лимфоузлы. Вам к онкологу или к терапевту?
Каждое третье обращение к онкологу в социальных сетях или на порталах удаленного консультирования формулируется примерно так: «спасите-помогите, у меня увеличенные лимфоузлы».
Как правило, пишут молодые люди, обычно от 18 до 25 лет, и я не помню случая, когда в итоге выяснялось, что ситуация требует лечения у онколога. Чаще всего увеличение лимфоузлов вызывали больной зуб, горло, конъюнктивит и так далее.
Понятно, что страх и опасения за свое здоровье в таких случаях заставляют сразу же бежать к онкологу.
Однако так ли все просто, и стоит ли закатывать глаза по поводу любого обращения с увеличенным л/узлом?
Моя личная статистика показывает: если человек пришел на очную консультацию, он уже один из тех немногих, у кого ситуация не ограничилась банальным «поболело и прошло».
Разберем подробнее, как устроена лимфатическая система и поймем природу увеличенных лимфоузлов.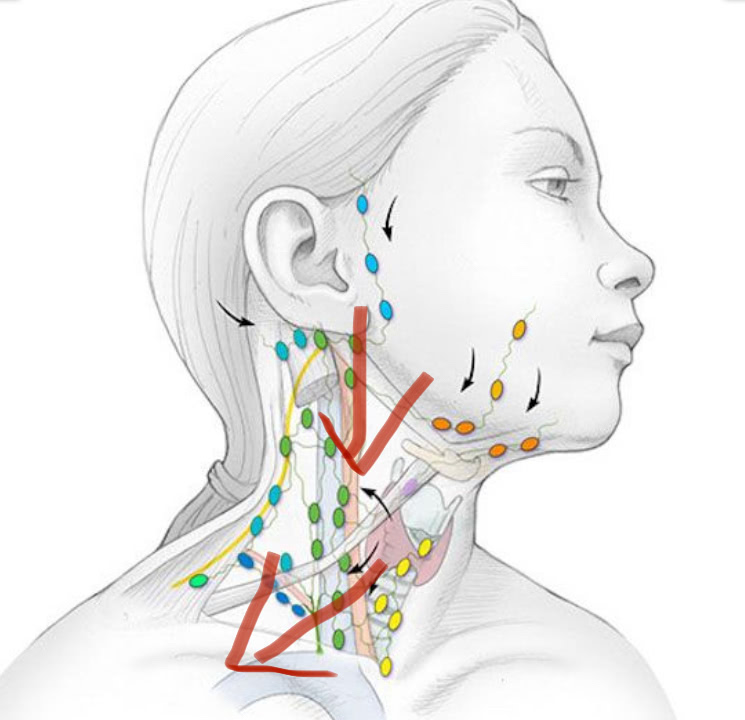
Факт №1
Лимфатические узлы — неотъемлемая часть нашего организма.
Всего их порядка нескольких сотен и располагаются они обычно вдоль лимфатических сосудов, которые обычно проходят вдоль крупных венозных сосудов.
Лимфатические сосуды дренируют лимфу (межтканевая жидкость) и «фильтруют» ее через лимфатические узлы, где армия лимфоцитов готова расправиться почти с любой заразой.
Факт №2
Лимфатические сосуды — это не что-то абстрактное.
Стоит пересечь или перевязать их, например, при операции на подмышечных лимфатических узлах по поводу рака молочной железы, и с большой вероятностью разовьется лимфостаз — отек конечности, который, опять-таки, с большой вероятностью не пройдет.
Наиболее видимые для нас с точки зрения осмотра — так называемые периферические лимфатические узлы (на шее, надключичные, подмышечные и паховые) могут увеличиваться, и это в большинстве случаев проявления реактивной лимфаденопатии — воспалительной реакции, свидетельствующей о борьбе с инфекцией.
Факт №3
Чаще всего воспаляются шейные и подчелюстные л/узлы, потому что в лицевом отделе черепа множество открытых слизистых и связанных с ними инфекций.
Воспаленное горло, кариозные или гнилые зубы, ушные и глазные бактериальные и вирусные инфекции — наиболее частые причины шейной лимфаденопатии. По тому же принципу реагируют подмышечные и паховые л/узлы.
Поэтому, если беспокоит лимфатический узел, в первую очередь нужно пойти к терапевту, стоматологу, ЛОР-врачу.
При непонятном генезе лимфаденопатии врач назначит УЗИ, и в процессе этого исследования внимание будет направлено в основном не на размер л/узла, а на его форму и дифференцировку структуры.
Факт №4
Понять природу увеличения лимфатических узлов по вотсапу или во время телемедицинской консультации невозможно.
Увеличение лимфатического узла даже до 1,5-2 см в отсутствие нарушения дифференцировки.
Факт №5
Лимфатические узлы увеличиваются при онкологических заболеваниях, потому что в лимфатические сосуды, дренирующие определенную зону, попадают раковые клетки, которые потом оседают в «фильтрах» (лимфатических узлах) в виде метастазов и начинают там расти.
Такие лимфатические узлы не уменьшаются после лечения инфекционных заболеваний, а только увеличиваются, сливаясь с другими лимфатическими узлами в конгломераты, выходят за пределы л/узла и фиксируют его в окружающих тканях. Такие лимфатические узлы редко болезненны, они плотные, очень плотные.
Часто при онкологических заболеваниях лимфоузлы поражаются «цепочкой», хорошо определяемой при пальпации. При лимфомах конгломераты часто видны со стороны. Конечно, с такими проявлениями надо идти к онкологу и гематологу.
При подозрительных узлах в отсутствие других причин будет выполнена биопсия. Это либо прокол иглой с забором материала, либо операция по полному удалению лимфатического узла для проведения гистологического исследования.
Подведем итоги
Большинство случаев увеличения лимфатических узлов связано с воспалительными процессами. УЗИ позволяет оценить структуру лимфатического узла и помогает доктору решить вопрос о необходимости биопсии.
И самое главное — прежде чем отправиться с увеличенным лимфатическим узлом к врачу-онкологу, необходимо обратиться хотя бы к терапевту, который проведет осмотр и попытается исключить банальные вещи.
Не болейте!
Почитать Instagram Руслана Абсалямова можно здесь.
Почему воспаляются лимфоузлы? | Блог о здоровье
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях.  |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
- общая слабость и чувство недомогания;
- высокая температура;
- болит во рту, в горле, ушах и голова в целом;
- заложен нос;
- есть проблемы с дыханием, сложно глотать;
- через две недели лимфоузла не вернулись в обычное состояние.
Бьём тревогу, когда:
- в лимфоузле начался гнойный процесс, из-за чего кожа над ним покраснела и стала горячей;
- лимфоузлы воспалились сразу в нескольких местах;
- узел не перемещается, если на него нажать;
- есть гипергидроз, непроходящая лихорадка, потеря веса без причины.
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
- Выпейте обезболивающее, чтобы сбить температуру и немного снять боль.
 Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача.
Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача. - Отдохните — это поможет быстрее справиться с болезнью. Возьмите больничный или отгул, если есть такая возможность.
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
цены и отзывы в Оксфорд Медикал
Лимфаденит – это воспаление лимфоузлов, от которого чаще всего страдают узлы, находящиеся в паху и подмышечных впадинах. Вызвать болезнь могут как инфекции, так и бактерии, паразиты, грибки или опухоли.
СИМПТОМЫ И ПРИЧИНЫ ЛИМФАДЕНИТА
Болезнь несложно распознать по ряду характерных симптомов:
- увеличение лимфоузла;
- покраснение;
- место воспаления теплее, чем окружающая кожа.
В дальнейшем возможно появление отечности, озноб и повышение температуры всего тела. Из-за сильной боли, рука (при воспалении подмышечного лимфоузла) или нога (при воспалении пахового) принимает вынужденное положение, чтобы конечность не сдавливала воспаленный узел.
Множество причин, провоцирующих развитие лимфаденита, условно делят на две группы: инфекционные и неинфекционные. Инфекционные – вышеуказанные бактерии, вирусы, паразиты и грибки. Инфекции, проникая в организм, с током крови и лимфы достигают лимфоузлов, провоцируя лимфаденит. Некоторые из них относительно безобидны, как обычное ОРВИ, другие же (туберкулез) – опасные заболевания.
Чаще всего лимфаденит наблюдается при следующих болезнях:
Неинфекционных причин лимфаденита немного: воспалительный процесс, как реакция на попадание инородного тела или же опухоль.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ЛИМФАДЕНИТА
Заподозрить, что у вас лимфаденит, можно самостоятельно, потому что его симптомы сложно спутать с проявлениями других болезней. Но понять, какая причина вызвала лимфаденит, самостоятельно не получится – нужно показаться семейному врачу для осмотра и обследования.
Кроме того, лимфаденит может осложняться периаденитом и аденофлегмоной, для диагностики которых также нужно вмешательство врача.
Почему важно обратиться к врачу при первых же симптомах лимфаденита? Дело в том, что на ранних стадиях болезнь можно вылечить без операции, с помощью медикаментов, режима покоя для пораженного органа и процедур. Для лечения могут назначаться:
- антибиотики;
- обезболивающие препараты;
- противовоспалительные средства и другие препараты.
Если же болезнь запущена, лечение только одно – хирургическое вскрытие воспаленного лимфоузла и устранение гноя.
ЧЕМ ОПАСЕН ЛИМФАДЕНИТ?
Одна из функций лимфатической системы в организме – защитная. Лимфоузлы одновременно являются барьером для распространения инфекции и раковых клеток, и «фабриками» по производству лимфоцитов. Потому их поражение – удар по иммунной системе организма. Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел.
Даже в том случае, если пораженный лимфоузел был вскрыт хирургом, все равно необходимо обследование у семейного врача или терапевта, который найдет причину, спровоцировавшую развитие лимфаденита и устранит её, чтобы избежать рецидива в будущем.
Записывайтесь на прием к врачам отделения семейной медицины по телефону или через форму на сайте.
Часто задаваемые вопросы
Какой бывает лимфаденит?
Лимфаденит классифицируют по причине развития, локализации пораженных лимфоузлов и длительности заболевания. Он бывает инфекционного и неинфекционного характера. Может протекать в острой (гнойный или нет) или хронической форме. В зависимости от пораженных лимфоузлов выделяют подчелюстной, шейный, подмышечный и паховый лимфаденит.
Какой врач лечит лимфаденит?
При появлении симптомов лимфаденита нужно обратиться к семейному врачу или терапевту. На ранних стадиях эффективно медикаментозное лечение. На запущенной стадии (гнойной) может потребоваться помощь хирурга и вскрытие воспаленного лимфоузла для устранения гноя.
Сколько лечится лимфаденит?
Время лечения зависит от формы лимфаденита (острая, хроническая), наличия гноя в лимфоузлах и причины заболевания.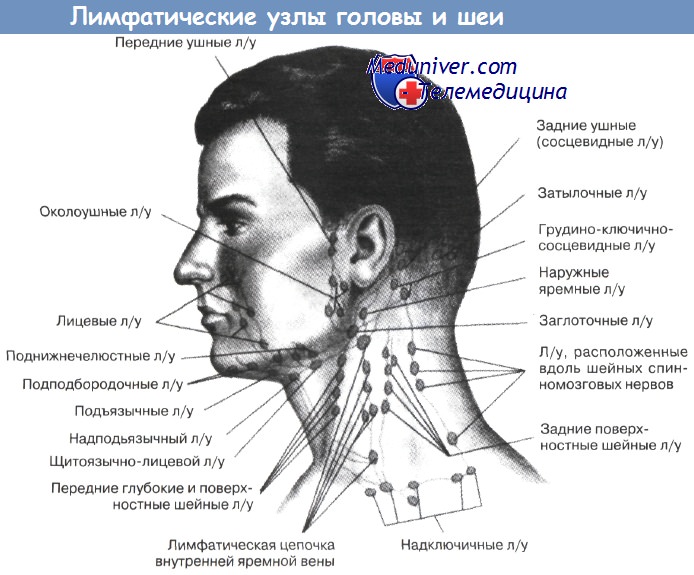 При остром негнойном лимфадените применяют медикаментозную терапию – в среднем она длится около 2 недель. При гнойном лимфадените сначала нужна операция.
При остром негнойном лимфадените применяют медикаментозную терапию – в среднем она длится около 2 недель. При гнойном лимфадените сначала нужна операция.
Лечение хронического лимфаденита может быть более длительным. Часто параллельно с ним лечат и основное заболевание, спровоцировавшее развитие воспаления в лимфоузле.
Какие анализы сдавать при лимфадените?
Врач может поставить диагноз лимфаденит на основе симптомов заболевания и визуального осмотра. Для его уточнения могут понадобиться инструментальные исследования: УЗИ, рентген, КТ или другое. Лабораторные анализы назначают как дополнительную диагностику. Они позволяют подтвердить наличие воспаления и инфекции в организме.
Здоровье
На шее человека – самая высокая концентрация лимфоузлов по сравнению со всем остальным организмом. А это огромная ответственность за иммунитет и красоту! Ведь именно в лимфоузлах лимфа очищается от токсинов. Инфекционные агенты (бактерии, вирусы, грибки, паразиты) и продукты распада армиями блуждают по организму.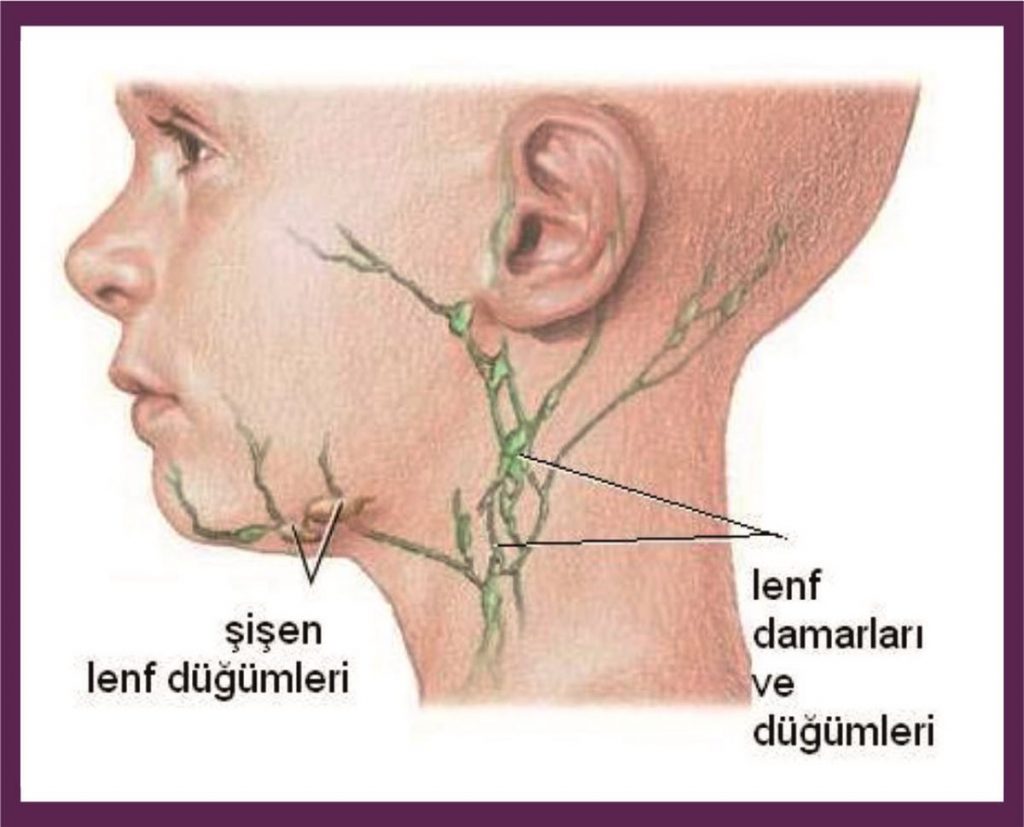 И лимфоузлы, если в них застой, не справляются со всей этой «грязью». Она начинает вылезать разными проблемами внутри и снаружи. И речь не только о всевозможных болезнях из-за снижения защитной реакции. Знала ли ты, к примеру, что отекшие глаза – это результат закупорки и воспаления подчелюстных лимфоузлов?
И лимфоузлы, если в них застой, не справляются со всей этой «грязью». Она начинает вылезать разными проблемами внутри и снаружи. И речь не только о всевозможных болезнях из-за снижения защитной реакции. Знала ли ты, к примеру, что отекшие глаза – это результат закупорки и воспаления подчелюстных лимфоузлов?
Рассказываем подробно, как располагаются лимфоузлы на шее, какую удивительную (и часто недооцененную!) роль играют, и как сохранить их здоровье.
Содержание статьиЛимфоузлы как часть лимфатической системы: зачем нужны
Лимфатические узлы – это часть лимфатической системы, которая состоит также из сосудов, капилляров, стволов, протоков и собственно лимфы (межклеточной жидкости). Все вместе это сложная и чрезвычайно значимая конструкция, которая ответственна за иммунитет и вывод продуктов жизнедеятельности, ядов и токсинов.
Это что-то вроде КАНАЛИЗАЦИИ для организма, где обезвреживаются и удаляются бактерии, вирусы, паразиты, грибки. Выброс лимфы происходит через слизистые оболочки (влагалище, уретра, носоглотка), потовые железы, кишечник, нос, селезенку и другие точки.
Выброс лимфы происходит через слизистые оболочки (влагалище, уретра, носоглотка), потовые железы, кишечник, нос, селезенку и другие точки.
И ключевая роль в этой системе – роль ФИЛЬТРОВ и ОТСТОЙНИКОВ – отводится лимфоузлам. В них вырабатываются антитела и лимфоциты, которые обезвреживают весь накопившийся в организме «мусор»: токсины, отмершие клетки, трупы вирусов, бактерий, грибков. Таким образом происходит защита организма.
Если такого «мусора» оказывается слишком много даже для молниеносно размножающихся лимфоцитов, то лимфоузел воспаляется, увеличивается в размерах и давит на соседние ткани и органы. Появляется боль.
Лимфоузлы на шее: расположение и анатомия
Пыталась ли ты нащупать у себя лимфоузлы на шее? Если они не увеличенные, то это трудно сделать. На шее ощутить на ощупь проще всего лимфоузлы, располагающиеся слева и справа под нижней челюстью, – поднижнечелюстные железы. Они и в норме довольно крупные – до 1 см, а в случае воспаления увеличиваются, становятся плотнее и болят.
Всего же на шее человека находится до 100 (!) лимфоузлов. Это примерно одна пятая часть от всех лимфоузлов организма. Представляете, какая огромная ответственность на одной маленькой и хрупкой шее!
Как и во всех остальных частях тела, лимфоузлы на шее очищают лимфу от всего ненужного и вредного (продуктов распада, ядов, возбудителей инфекций) и обеспечивают иммунитет.
Маршрут лимфы в зоне шеи такой:
- Лимфа идет от лица, шеи, затылка, горла и надключичной области и собирается в лимфоузлах шеи.
- В лимфатических узлах лимфа насыщается лимфоцитами, фильтруется.
- После очистки лимфа транспортируется через вену, расположенную между ключицами, в кровеносную систему.
Лимфоток лица идет сверху вниз, всего остального организма – снизу вверх.
Лимфоузлы на шее скомпонованы в группы. Выделяют несколько групп в зависимости от их расположения.
Где располагаются разные группы лимфоузлов на шее
- Спереди
Под подбородком – Подбородочные
Под челюстью – Подчелюстные
В яремной ямке (впадине в форме буквы «v» между ключицами) – Яремные
Возле гортани – Переднешейные
- Сбоку (слева, справа)
По углам нижней челюсти – Тонзиллярные
- Сзади
На задней поверхности шеи – Заднешейные
Увеличение лимфоузлов на шее
Нормальный размер лимфоузла на шее человека – понятие условное. Это зависит от индивидуальных особенностей организма, иммунитета. Но, в среднем, нормой считается диаметр от 1 мм до 1,5 см. Такой разброс связан с тем, что размеры лимфоузлов сильно разнятся в зависимости от их расположения. Самые крошечные – яремные (в ямке между ключицами), самые большие – тонзиллярные (в углах нижней челюсти) и переднейшие (спереди гортани). Лимфоузлы в здоровом состоянии являются мягкими образованиями.
Это зависит от индивидуальных особенностей организма, иммунитета. Но, в среднем, нормой считается диаметр от 1 мм до 1,5 см. Такой разброс связан с тем, что размеры лимфоузлов сильно разнятся в зависимости от их расположения. Самые крошечные – яремные (в ямке между ключицами), самые большие – тонзиллярные (в углах нижней челюсти) и переднейшие (спереди гортани). Лимфоузлы в здоровом состоянии являются мягкими образованиями.
Лимфоузлы на шее располагаются, в основном, неглубоко под кожей, поэтому в случае увеличения их чаще всего удается нащупать. Не то что лимфоузлы, скрытые под грудной клеткой или брюшной полостью, – тут пальпация невозможна.
Лимфоузлы на шее могут увеличиваться на несколько сантиметров. Они становятся плотнее, на ощупь напоминают шишку или горошину. Часто болят; в основном, при прикосновении. Как правило, эти симптомы не опасны и проходят через несколько дней.
Проще всего обнаружить увеличение переднешейных и тонзиллярных узлов – они и в нормальном состоянии довольно крупные, к тому же располагаются поверхностно. Подчелюстные лимфоузлы определяются легко у тех, кто не страдает от чрезмерного подкожного жира. Заднейшие лимфоузлы нащупываются с переменным успехом. А подбородочные и яремные и вовсе не могут быть обнаружены вручную. Они маленькие и находятся или под костью (подбородочные), или просто глубоко (яремные).
Подчелюстные лимфоузлы определяются легко у тех, кто не страдает от чрезмерного подкожного жира. Заднейшие лимфоузлы нащупываются с переменным успехом. А подбородочные и яремные и вовсе не могут быть обнаружены вручную. Они маленькие и находятся или под костью (подбородочные), или просто глубоко (яремные).
С одной стороны, увеличение лимфоузлов на шее принято ассоциировать с их воспалением, но это не всегда так. Не воспалительный характер таких изменений возможен в случае патологий эндокринной системы, поражений соединительной ткани, некоторых кожных болезней. Но чаще всего увеличение лимфоузла на шее все-таки свидетельствует о воспалении.
Воспаление лимфоузлов на шее: причины
Воспаленный лимфоузел – это реакция на ослабление иммунитета в результате разных инфекционных и воспалительных заболеваний. Воспаление лимфатических узлов по-научному называется лимфаденит.
На шее лимфоузлы чаще всего воспаляются при простуде. И это легко объяснить. Воспаление узлов – эта побочная реакция на другое воспаление, как правило, с близкой локализацией. Логика простая: воспалилось горло – воспалились лимфоузлы на шее. И такие изменения узлов в большинстве случаев как раз вторичный, а не первичный процесс.
Логика простая: воспалилось горло – воспалились лимфоузлы на шее. И такие изменения узлов в большинстве случаев как раз вторичный, а не первичный процесс.
Следствием каких заболеваний чаще всего являются воспаленные лимфоузлы на шее:
- грипп, ОРВИ,
- отит,
- стоматит,
- ангина, воспаление горла, фарингит,
- венерические заболевания.
Серьезный фактор риска воспаления лимфоузлов на шее – это снижение иммунных сил. А многие в современном мире могут похвастаться крепким иммунитетом? Его подкашивают: стрессы, нервные перенапряжения, авитаминоз, переохлаждения, длительные болезни, анемия.
Особенно часто лимфоузлы на шее (переднейшие и тонзилярные) увеличиваются у детей до 5 лет. Иммунная система ребенка до этого возраста слабая, и лимфоузлы обостренно реагируют на угрозы иммунитету. Если ребенку 6-10 лет, узлы могут становиться больше вследствие быстрого роста или нарушения правильного питания.
Воспаление шейных узлов опасно тем, что они располагаются поблизости с головным мозгом. Шейный участок лимфатической системы просто обязан справиться с инфекцией, иначе возрастет риск ее проникновения в мозговые ткани.
Симптомы воспаления лимфоузлов на шее
Самый очевидный симптом воспаления лимфоузлов на шее – это увеличение их размеров. При этом узлы зачастую болят. Боль усиливается во время глотания и прикосновения к пораженному участку. Может покраснеть кожа в районе лимфоузлов, образоваться отек.
Общая симптоматика при воспалении лимфоузлов шеи:
- температура,
- постоянное чувство усталости, слабость,
- головная боль,
- снижение аппетита.
Если воспаление перешло в острую стадию, то добавляются такие симптомы как нагноение лимфоузла, тошнота, сильная головная боль. Но это случается нечасто.
Борьба с воспалением лимфоузлов на шее
Многих интересует, можно ли лечить воспаление лимфоузлов на шее в домашних условиях. Сама постановка вопроса – неверная. Лимфаденит – это не заболевание, а реакция! И лечить нужно не лимфоузлы, а причину их появления.
Сама постановка вопроса – неверная. Лимфаденит – это не заболевание, а реакция! И лечить нужно не лимфоузлы, а причину их появления.
С воспаленными лимфоузлами будь осторожна! Их нельзя прогревать, массировать, разминать, давить. Могут возникнуть осложнения. И помни: рядом головной мозг.
Частая ошибка в рассуждениях: «Раз я простужена, надо лечиться теплом». Но не в случае с лимфоузлами на шее. Представь, что ты приложишь сухое тепло к нагноениям. Пороховую бочку разорвет так, что мало не покажется всему организму.
В период лечения рекомендуется соблюдать постельный режим, принимать витамины, есть больше свежих фруктов, а также много пить теплого молока и чая.
На начальном этапе воспаления лимфатических узлов требуется создать условия покоя для пораженного участка. Может понадобиться помощь физиотерапии.
Повышение температуры сигнализирует о прогрессирующей инфекции. И здесь важно получить компетентную помощь. Наличие гнойного воспаления может потребовать даже хирургического вмешательства.
Народная медицина при воспалении лимфоузлов на шее
В комплексе с лечением причины, вызвавшей воспаление лимфоузлов, помочь им можно с помощью народной медицины.
Предлагаем попробовать травяные сборы, обладающие антивоспалительным эффектом. Их состав указан на картинке:
Все эти сборы готовим по единой технологии. Травы измельчаем в блендере или мясорубке. Заливаем одним литром кипятка две столовых ложки смеси. Оставляем в термосе на ночь. Далее полученный настой процеживаем и принимаем в течение дня.
Не забывай о народных средствах и после того, как снимешь воспаление лимфоузлов. Природные компоненты отлично помогают в борьбе с застоями лимфы.
Профилактика закупорки и воспаления лимфоузлов
Какой-то специальной профилактики воспаления лимфоузлов не существует, ведь такие изменения появляются как следствие основной болезни. Поэтому советуем придерживаться общих рекомендаций по укреплению иммунитета, чтобы инфекции держались тебя стороной. Гимнастика, закаливания, полезное и сбалансированное питание, свежий воздух, соблюдение режима работы и отдыха, положительные эмоции – все это ты и так знаешь. Просто напоминаем.
Гимнастика, закаливания, полезное и сбалансированное питание, свежий воздух, соблюдение режима работы и отдыха, положительные эмоции – все это ты и так знаешь. Просто напоминаем.
Главное, что мы хотели до тебя донести, — это колоссальная значимость для здоровья и красоты лимфатической системы, о которой почему-то незаслуженно забывают. Теперь в твоих руках – следить за тем, чтобы лимфа была чистой, лимфоузлы – здоровыми, и всякий токсичный «мусор» не задерживался в организме, вылезая повсюду болячками и убивая иммунитет.
Что можно сделать для бережной очистки лимфатических узлов и протоков прямо сейчас:
- Займись механической чисткой, необходимой для того, чтобы отогнать излишки жидкости в лимфатической системе. Проверенный лимфостимулятор – корень солодки. Применяй ее вместе с активированным углем. От солодки лимфа разжижается, лимфоузлы избавляются от шлаков, выбрасывая токсины в кишечник. А уголь не пускает токсины обратно в межклеточную жидкость и уносит их на выход.
 Солодка дает еще и антивоспалительный эффект.
Солодка дает еще и антивоспалительный эффект. - Больше проводи времени на свежем воздухе.
- Делай упражнения и дыхательную гимнастику. Идеально сбалансированный и действенный комплекс подобран в «Базовом марафоне» от MelAnnett.
| При вовлечении в болезненный процесс лимфатических узлов наиболее часто: | |||
| Увеличение лимфатических узлов | Вы можете нащупать увеличенный лимфатический узел размерами с горошину или фасоль, или даже больше. Увеличены могут быть как единичные, так и множественные лимфатические узлы по всему телу. | ||
| Единичные лимфатические узлы в подчелюстной, шейной затылочной областях увеличены до размеров фасоли, упругие, умеренно болезненные | Насморк, боль в горле, головная боль, лихорадка, боль в мышцах и другие признаки инфекции верхних дыхательных путей | ОРВИ или простуда | |
| Немногочисленные лимфатические узлы в подчелюстной области, околоушной области или верхней трети шеи, различной степени плотности и болезненности, размерами до 1-1,5 см, длительно существующие, увеличивающиеся в размерах на фоне ОРВИ | Частые ОРВИ, ангины, фарингиты, проблемы с зубами | Хроническая инфекция ротовой полости и ЛОР-органов: хронический тонзиллит, фарингит, кариес зубов, хронические воспалительные одонтогенные процессы, одонтогенные кисты | |
Множественные лимфатические узлы в подчелюстной, шейной затылочной, паховой и др. областях увеличены до размеров фасоли, мягкие, чаще — безболезненные областях увеличены до размеров фасоли, мягкие, чаще — безболезненные
|
Слабость, повышение температуры, возможно – увеличение печени и/или селезенки, а также сыпь на коже | Острые и хронические вирусные инфекции, токсоплазмоз, тяжелые паразитарные инвазии | |
| Различные симптомы в зависимости от конкретного заболевания – боли в суставах, лихорадка, высыпания на коже, боли в животе, повышение давления и др. | Аутоиммунные заболевания, такие как волчанка, узелковый периартериит или ревматоидный артрит и др. | ||
| Симптомы отсутствуют, или не связаны с фактом увеличения лимфоузлов | Длительный прием некоторых медикаментов, таких как аллопуринол, атенолол, каптоприл, эналоприл (реже), карбамазепин, некоторые антибиотики; сульфаниламиды; фенитоин, и др. | ||
| Единичный плотный, болезненный лимфатический узел чаще всего – в подчелюстной области, верхней трети шеи, подмышечной области |
Симптомы воспалительного процесса различной степени выраженности – от разлитого отека и покраснения кожи над лимфатическим узлом, лихорадка, различная выраженности локальной болезненности. Чаще – очевиден источник воспаления. Чаще – очевиден источник воспаления.
|
Регионарный лимфаденит, наличие входных ворот инфекции в виде повреждения кожи рук при подмышечном лимфадените, кариозных зубов при подчелюстном лимфадените, воспаления миндалин при шейном лимфадените. | |
| Увеличен единичный лимфатический узел или несколько рядом расположенных лимфатических узлов. Узлы плотные, чаще – совершенно безболезненные, малоподвижные за счет того, что спаяны с окружающей клетчаткой или между собой. Локализация увеличенных лимфатических узлов может быть любая, в частности – подмышечная область, нижняя треть шеи, надключичная область. | Дополнительные симптомы могут отсутствовать, или быть представлены общими клиническими симптомами, такими как потеря веса, лихорадка, слабость, кожный зуд, повышенная потливость, либо локальными симптомами, такими как – боли, уплотнение и деформация пораженного органа, отек конечности и др. |
Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др. ). ).
|
|
| Уплотнение лимфатических узлов | Вы можете нащупать лимфатический узел или множественные узлы, которые могут быть различной степени плотности: как мягкие и едва различимые на ощупь, так и плотные как дерево или камень. | ||
| Плотные, чаще всего – безболезненные, несмещаемые лимфатические узлы любой локализации, особенно, в таких необычных местах, как нижняя часть шеи, подмышечные впадины | Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь), или местными признаками (болезненность при сдавливании, отек окружающих тканей и конечностей; изменения кожи над лимфатическими узлами и др). |
В первую очередь необходимо исключить наличие опухоли, локализация которой может быть удалена от увеличенных лимфатических узлов. Также диагностический поиск включает такие инфекции, как туберкулез и сифилис. Также диагностический поиск включает такие инфекции, как туберкулез и сифилис.
|
|
| Болезненность лимфатических узлов | Увеличенные лимфатические узлы могут быть болезненными или нет. Болезненность лимфатических узлов может быть связана как с их воспалением, так и с быстрым ростом за счет растяжения капсулы узла, а также сдавливанием окружающих тканей и нервных окончаний. | ||
| Единичный плотный лимфатический узел, резко болезненный при касании, кожа над узлом покрасневшая и горячая на ощупь. | Чаще всего очевидны входные ворота инфекции: больное горло при увеличенном лимфатическом узле на шее, повреждение кожи на руке или ноге, панариций и т.д. | Инфекционный лимфаденит, если не обратиться к врачу незамедлительно, может понадобиться хирургическое лечение. | |
Один или несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, часто — спаянных между собой и малоподвижных, либо совершенно не смещаемых при ощупывании, кожа над узлами не изменена.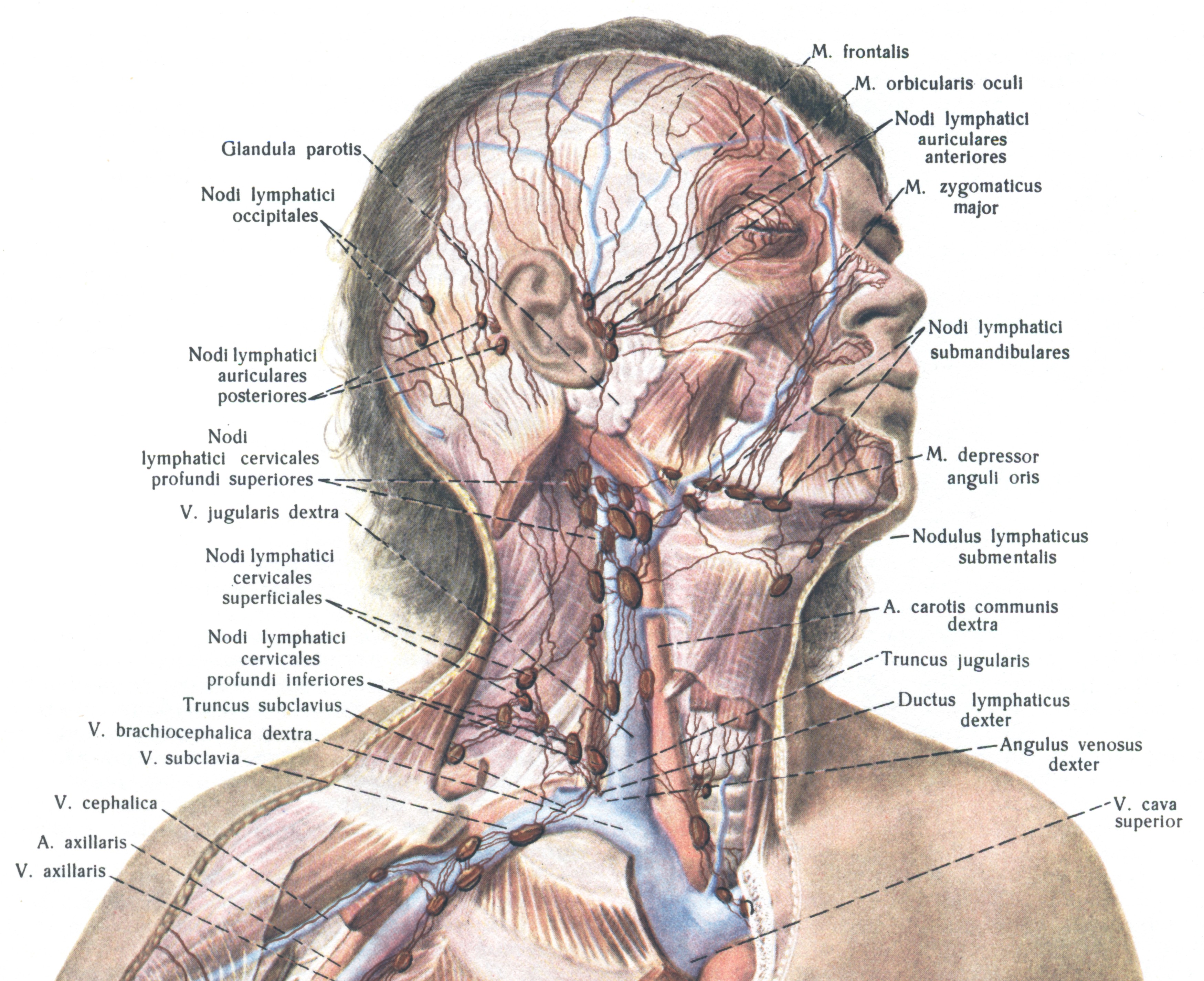
|
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь). Местные симптомы встречаются не часто, но могут быть вызваны сдавливанием окружающих тканей (болезненность, отек). | Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др.). | |
| Несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, неспаянных между собой подвижных, которых иногда сравнивают с «картошкой в мешке». |
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, лихорадка, кашель, потеря веса и др). Кожа над узлами может быть не изменена, или иметь синюшный оттенок, быть спаянной с лимфоузлами, могут образовываться наружные свищи с творожистым отделяемым.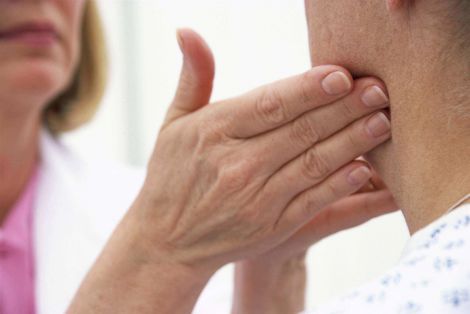
|
Редкое в наше время состояние – туберкулез лимфатических узлов. Однако в связи с массовыми отказами от вакцинации и неконтролируемой миграцией из неблагополучных по туберкулезу регионов, забывать о вероятности этого заболевания нельзя | |
| Единичный безболезненный плотно-эластичный лимфатический узел, подвижный при пальпации, размерами от 1 до 3 и даже 5 см, кожа над ним не изменена. | Наиболее часто встречается локализация в паху, шейной или в подчелюстной области, что зависит от входных ворот инфекции. Входные ворота инфекции чаще всего могут локализоваться на половых органах, в области ануса, во рту, на миндалинах и представлять собой плотную безболезненную язву с белесым дном. Иногда при осмотре язва находится в стадии заживления и ее трудно заметить. |
Первичный сифилис. Нередкая, к сожалению, ситуация в наше время. Срочно к врачу! На этой стадии заболевание легко излечивается.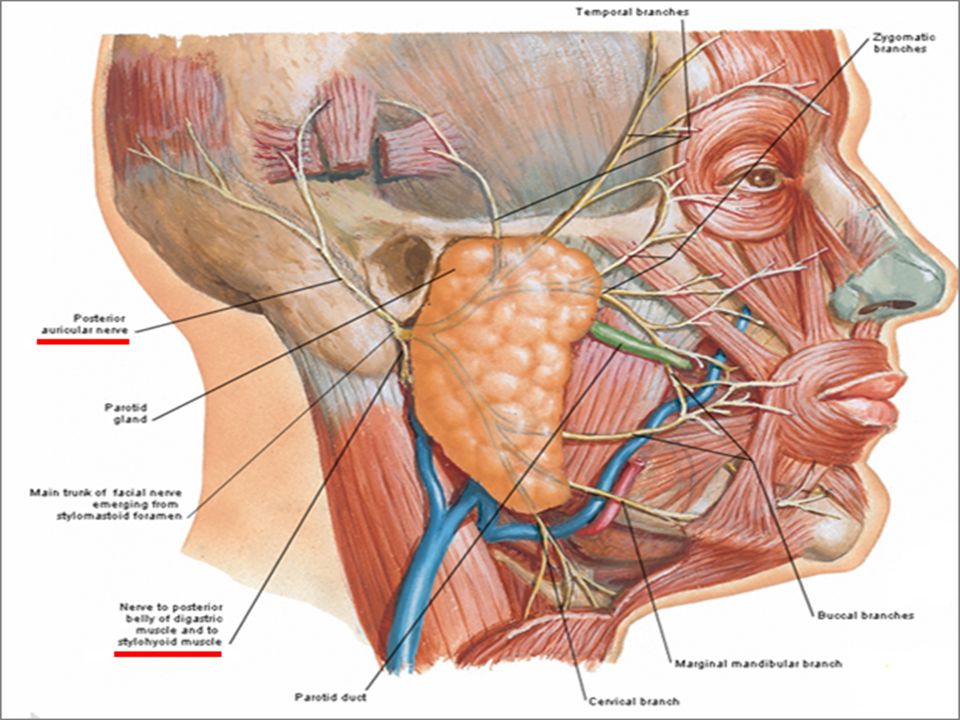
|
|
| Дополнительные признаки | Дополнительными признаками могут быть изменение кожи над лимфатическими узлами, наличие дополнительных симптомов, как местных, так и общих, а также особенности жизни пациента, его возраст, наследственность, профессиональная активность и путешествия. |
Целостную картину изменений в организме пациента, обратившегося с жалобами на увеличенные лимфатические узлы, должен оценить опытный врач. Чаще всего необходимо обратиться к терапевту, педиатру или врачу общей практики. После осмотра и стартового обследования, пациенту назначается динамическое наблюдение, лечение, либо дополнительные консультации узких специалистов. В зависимости от картины заболевания пациенту может потребоваться записаться к гематологу или получить направление к хирургу, дерматовенерологу, инфекционисту, фтизиатру, ЛОРу, стоматологу или онкологу. |
|
Увеличенные лимфоузлы
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Картинок лимфатических узлов на лице Стоковые Фото
- 0000000000″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02092315″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>
- Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
0952380952″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02095562″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»> 671-02093742
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
1671-02094348
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
2857142857″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02097998″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>671-02096883
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
3809523810″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02098286″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>671-02094471
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
4761671-02097176
Лимфатические сосуды лица
Премиум без лицензионных отчислений
5714285714″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02098206″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>- Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
6666666667″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02096259″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»> 671-02097550
Лимфообмен лица
Премиум без лицензионных отчислений
761671-02095638
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
8571428571″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02096017″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>- Лимфообмен лица
Премиум без лицензионных отчислений
0000000000″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02098059″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»> - Возраст
- Пол
- Употребление алкоголя и табака
- Облучение или воздействие асбеста
- Плохая гигиена полости рта
- Этническая принадлежность, особенно азиатского происхождения (рак носоглотки)
- Инфекция, вызванная вирусом папилломы человека (ВПЧ)
- Необъяснимое кровотечение во рту
- Красные или белые пятна во рту
- Отек челюсти
- Затруднение при открывании рта
- Боль в ухе
- Боль при глотании
- Затрудненное дыхание и / или речь
- Частые головные боли
- Хронические инфекции носовых пазух
- Зубная боль, болезненность десен, шатающиеся зубы
- Необъяснимое носовое кровотечение
- Онемение или паралич лица
- Потеря слуха
- Безболезненное образование в области шеи
- Назофаринголарингоскопия: при этом эндоскопическом исследовании используется гибкий оптический инструмент с подсветкой, называемый эндоскопом, для исследования полости носа, голосового аппарата и горла. С помощью местной анестезии трубку вводят в рот или нос, чтобы сделать снимки и оценить аномальные клетки.
- МРТ головы : Во время МРТ головы используются мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений внутренней части головы и шеи.В настоящее время МРТ является наиболее чувствительным методом визуализации головы в повседневной клинической практике.
- КТ пазух : Этот диагностический медицинский тест позволяет получить несколько изображений или изображений полостей придаточных пазух носа пациента. Изображения поперечного сечения, созданные во время компьютерной томографии, можно переформатировать в нескольких плоскостях и даже создать трехмерные (3-D) изображения. Он в основном используется для выявления рака носовых пазух и носа и планирования операций.
- КТ Головки : Как и КТ носовых пазух, КТ головы может помочь обнаружить аномалии придаточных пазух носа и полости носа.
- Панорамный стоматологический рентгеновский снимок : Это двухмерное (2-D) стоматологическое рентгеновское обследование, также называемое панорамной рентгенографией, позволяет получить единое изображение всего рта, включая зубы, верхнюю и нижнюю челюсти, а также окружающие структуры. и ткани. Это может помочь выявить рак полости рта.
- Стоматологический конический луч CT : В этом типе компьютерной томографии используется специальная технология для создания трехмерных (3-D) изображений зубных структур, мягких тканей, нервных путей и костей в черепно-лицевой области за одно сканирование.КТ с коническим лучом обычно используется для подтверждения правильности нацеливания лучевой терапии.
- ПЭТ / КТ : Это исследование ядерной медицины объединяет позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию для создания изображений, которые точно определяют анатомическое расположение аномальной метаболической активности. Он может обнаружить рак головы и шеи, определить, распространился ли он, оценить эффективность плана лечения и определить, вернулся ли рак после лечения.
- Визуализация грудной клетки: Наиболее частым местом распространения рака головы и шеи являются легкие.Кроме того, пациенты с раком головы и шеи (особенно если они курили / курили) могут иметь отдельный рак легких, не связанный с раком головы и шеи. Ваш врач может назначить простой рентген грудной клетки или компьютерную томографию грудной клетки для исследования.
- Внешняя лучевая терапия (EBT): EBT доставляет пучок высокоэнергетических рентгеновских лучей или протонов к опухоли. Аппарат генерирует и направляет луч излучения на место опухоли. EBT разрушает раковые клетки, а планы конформного лечения защищают окружающие нормальные ткани от воздействия.
- Лучевая терапия с модуляцией интенсивности (IMRT) : усовершенствованный режим высокоточной лучевой терапии, в котором используются ускорители рентгеновского излучения с компьютерным управлением. Ускорители соответствуют и доставляют точную дозу излучения в трехмерную (3-D) форму опухоли. Аппараты контролируют интенсивность луча радиации, чтобы сфокусировать более высокую дозу на опухоли и минимизировать радиационное воздействие на здоровые клетки.
- Как вы думаете, почему у меня рак?
- Есть шанс, что у меня нет рака?
- Не могли бы вы записать, какой вид рака, по вашему мнению, у меня может быть?
- Что будет дальше?
- Какие тесты мне нужно будет пройти?
- Кто будет проводить эти тесты?
- Где они будут делать?
- Кто мне их объяснит?
- Как и когда я получу результаты?
- Кто мне объяснит результаты?
- Что мне делать дальше?
- Вы знаете стадию рака?
- Если нет, то как и когда вы узнаете стадию рака?
- Не могли бы вы объяснить мне, что в моем случае означает сцена?
- Как вы думаете, сколько я проживу, исходя из стадии рака?
- Что будет дальше?
- Хирургия и лучевая терапия используются только для лечения рака. На остальную часть тела они не влияют.
- Химиотерапия, препараты таргетной терапии и иммунотерапевтические препараты проходят через весь организм. Они могут достичь раковых клеток практически в любом месте тела.
- Место начала роста рака — полость рта (рот) или ротоглотка (средняя часть глотки сразу за ртом)
- Стадия рака
- Если рак связан с инфекцией ВПЧ
- Вероятность того, что вид лечения вылечит рак или каким-либо образом поможет
- Как лечение повлияет на то, как вы говорите, дышите и едите
- Ваш возраст
- Другие проблемы со здоровьем
- Ваши чувства по поводу лечения и связанных с ним побочных эффектов
- Внешнее лучевое излучение направляет высокоэнергетические лучи на рак от устройства, расположенного за пределами тела. Это наиболее распространенный вид излучения, используемый для лечения этих видов рака.
- Брахитерапия — это еще один вид излучения.Для этого врач с помощью эндоскопа (длинной гибкой трубки) помещает маленькие радиоактивные семена очень близко к раку.
- Изменения кожи в местах облучения
- Чувство сильной усталости (утомляемость)
- Хриплый голос
- Вкусовые изменения
- Язвы во рту и горле
- Сухость во рту
- Проблемы с глотанием или едой
- Какое лечение, по вашему мнению, лучше всего для меня?
- Какова цель этого лечения? Как вы думаете, он может вылечить рак?
- Будет ли лечение включать хирургическое вмешательство? Если да, то кто будет делать операцию?
- Какая будет операция?
- Смогу ли я нормально разговаривать после операции?
- Повлияет ли лечение на мою внешность? Что-нибудь можно сделать, чтобы это исправить?
- Проверяли ли мой рак на ВПЧ?
- Мне понадобится зонд для кормления?
- Потребуются ли мне и другие виды лечения?
- Какова цель этих процедур?
- Какие побочные эффекты могут быть у меня от этих методов лечения?
- Что я могу сделать с возможными побочными эффектами?
- Подходит ли мне какое-нибудь клиническое испытание?
- А как насчет специальных витаминов или диет, о которых мне рассказывают друзья? Как я узнаю, что они в безопасности?
- Как скоро мне нужно начать лечение?
- Что мне делать, чтобы быть готовым к лечению?
- Могу ли я что-нибудь сделать, чтобы лечение улучшилось?
- Что делать дальше?
- Локальный лимфаденит. Это самый распространенный тип. Локализованный лимфаденит поражает один или несколько узлов, расположенных близко к области, где началась инфекция. Например, узлы, увеличенные из-за инфекции миндалин, могут ощущаться в области шеи.
- Генерализованный лимфаденит. Этот тип инфекции лимфатических узлов возникает в двух или более группах лимфатических узлов и может быть вызван инфекцией, которая распространяется через кровоток, или другим заболеванием, поражающим все тело.
- Узлы увеличивающиеся в размере
- Узлы, к которым больно прикасаться
- Узлы мягкие или спутанные
- Покраснение или красные полосы на коже над узлами
- Узлы, заполненные гноем (абсцесс)
- Жидкость, стекающая из узлов в кожу
- Анализы крови на наличие инфекции
- Взятие образца ткани из лимфатического узла или жидкости из лимфатического узла для исследования под микроскопом
- Помещение жидкости из лимфатического узла в культуру, чтобы увидеть, какой тип микробов растет
- Сколько вам лет
- Общее состояние вашего здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Ожидаемый срок действия состояния
- Ваше мнение или предпочтение
- Антибиотики, вводимые внутрь или путем инъекций для борьбы с инфекцией, вызванной бактериями
- Лекарство от боли и лихорадки
- Лекарство от отеков
- Операция по дренированию лимфатического узла, заполненного гноем
- Лимфаденит — это инфекция одного или нескольких лимфатических узлов.
- Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела.
- Лимфаденит может вызывать увеличение, покраснение или болезненность лимфатических узлов.
- Лечение может включать антибиотики и лекарства для снятия боли и лихорадки.
- Раннее лечение инфекций может предотвратить развитие лимфаденита.
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
- За ушами и под линией подбородка
- По обеим сторонам задней части шеи
- С середины ваша подмышка сбоку от груди
- Вдоль складки, где бедро соединяется с тазом
- физическое обследование показывает, что ваши лимфатические узлы кажутся ненормально большими или твердыми
- сканирование показывает, что ваши лимфатические узлы выглядят ненормальными
- биопсия сторожевого узла обнаруживает клетки меланомы в ваших лимфатических узлах — это когда ваши лимфатические узлы выглядят и чувствуют себя нормально, но хирург удаляет первый лимфатический узел или узлы, которые могла распространиться меланома, чтобы проверить, содержат ли они рак
- инфекция
- скопление жидкости в месте операции (серома)
- проблемы с заживлением раны
- онемение, покалывание или боль в этой области — это связано с повреждением нерва
- сгустки крови — чаще после удаления лимфатических узлов в паховой области
- рубцевание
- повреждение нерва, который удерживает вашу лопатку плоско, из-за этого ваша лопатка выпирает (крылатая лопатка)
- меньше подвижность руки из-за повреждения нерва (грудной нерв), снабжающий большую мышцу в средней части спины (latissimus dorsi)
- дает вам результаты операции
- осматривает вас
- спрашивает, как вы себя чувствуете и были ли у вас проблемы
671-02092315
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
671-02095562
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
- 1905″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02093950″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>
671-02093950
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
671-02097998
Лимфоснабжение головы, шеи и лица
Премиум без лицензионных отчислений
671-02098286
Лимфоснабжение головы и лица
Премиум без лицензионных отчислений
- 2″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02093395″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>
671-02093395
Лимфоснабжение лица, шеи и плеч
Премиум без лицензионных отчислений
671-02098206
Лимфообмен лица
Премиум без лицензионных отчислений
671-02096259
Лимфообмен лица
Премиум без лицензионных отчислений
- 19″ data-haskpx=»true» data-license=»rf» data-imagecode=»671-02098175″ data-incart=»false» data-extendedlicense=»false» data-inlightbox=»false» itemscope=»» itemtype=»http://schema.org/ListItem» itemprop=»itemListElement»>
671-02098175
Лимфообмен лица
Премиум без лицензионных отчислений
671-02096017
Лимфоснабжение головы
Премиум без лицензионных отчислений
671-02098059
Лимфообмен лица
Премиум без лицензионных отчислений
Рак головы и шеи — Диагностика, оценка и лечение
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих рот, нос и горло.Типичные симптомы включают постоянную боль в горле, затрудненное глотание, язвы во рту, которые не заживают, хриплый голос и стойкий отек шеи из-за увеличения лимфатических узлов.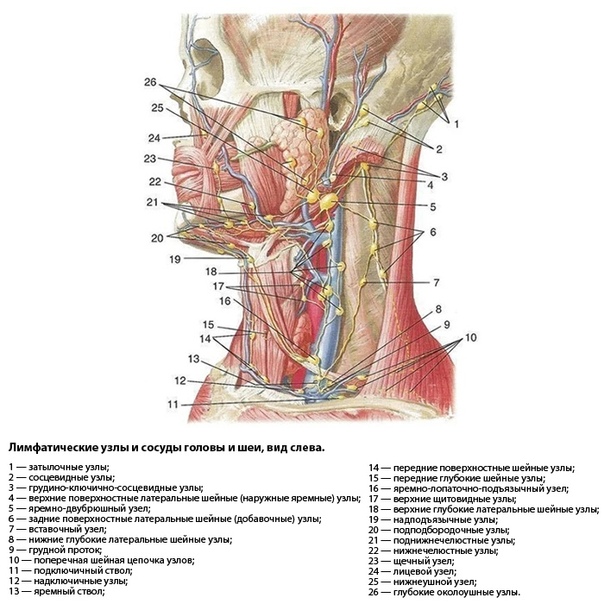
Ваш врач, скорее всего, проведет медицинский осмотр, чтобы оценить ваше состояние. Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, компьютерную томографию носовых пазух, компьютерную томографию головы, панорамный рентгеновский снимок зубов, компьютерную томографию с коническим лучом, ПЭТ / КТ или визуализацию грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться.Однако ваш врач может захотеть контролировать ваше состояние, если симптомы не исчезнут. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
Что такое рак головы и шеи?
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, голосовой ящик (гортань), горло (глотку), слюнные железы, носовую полость и придаточные пазухи носа. Эти виды рака сгруппированы вместе из-за их местоположения и потому, что хирурги головы и шеи, также известные как отоларингологи или врачи уха, носа и горла (ЛОР), почти всегда являются членами онкологической бригады, ведущей лечение пациентов с раком головы и шеи.
Рак головы и шеи чаще встречается у взрослых старше 50 лет и в два раза чаще встречается у мужчин. Факторы риска включают:
Типичные симптомы часто включают постоянную боль в горле, затрудненное глотание, неизлечимую боль во рту и хриплый голос.Другие симптомы зависят от локализации рака, но часто могут включать:
вверх страницы
Как диагностируется и оценивается рак головы и шеи?
Ваш врач спросит вас о вашей истории болезни, факторах риска и симптомах и проведет медицинский осмотр.
Ваш врач может назначить один или несколько из следующих тестов визуализации, чтобы определить, есть ли у вас рак и распространился ли он:
Если эти тесты не указывают на рак, дальнейшие действия могут не потребоваться. Тем не менее, ваш врач может захотеть осмотреть область во время будущих посещений.
Если эти тесты четко не показывают, что отклонение является доброкачественным, может потребоваться биопсия .Биопсия — это удаление ткани с целью выявления болезни. Биопсия выполняется несколькими способами. Некоторые биопсии включают удаление небольшого количества ткани с помощью иглы, в то время как другие включают хирургическое удаление всего подозрительного образования (узелка).
Часто ткань удаляют, вводя иглу через кожу в область аномалии. Это называется тонкоигольной аспирацией (FNA). Биопсию можно безопасно выполнять с визуальным контролем, таким как УЗИ, рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
вверх страницы
Как лечится рак головы и шеи?
Рекомендуемый тип лечения зависит от локализации, размера и типа рака, скорости его роста и общего состояния здоровья пациента.
Рак головы и шеи можно лечить с помощью лучевой терапии, хирургического вмешательства и / или химиотерапии. Какая комбинация методов лечения будет использоваться, зависит от того, где находится рак и насколько он запущен.
Рак головы и шеи часто распространяется на лимфатические узлы шеи.Поэтому для лечения этих узлов также часто используются хирургическое вмешательство и / или лучевая терапия. Эта операция называется расслоением шеи и обычно (но не всегда) проводится одновременно с операцией на первичном участке.
Если план лечения предусматривает лучевую терапию, можно также лечить шею лучевой терапией. Рассечение шеи может быть выполнено позже, в зависимости от реакции вашего организма на лучевую терапию.
Недавние исследования показывают, что химиотерапия, проводимая одновременно с лучевой терапией, более эффективна.Поэтому схемы лучевой терапии иногда включают химиотерапию, если стадия рака находится на поздней стадии (продвинутая стадия III или стадия IV). В сочетании с лучевой терапией чаще всего назначают цисплатин (платинол) и цетуксимаб (эрбитукс).
Иногда другие препараты могут включать фторурацил (5-FU, Адруцил), карбоплатин (Параплатин), паклитаксел (Таксол) и доцетаксол (Таксотер). Это лишь неполный список химиотерапевтических средств; ваши врачи могут использовать других.Химиотерапия может проводиться различными способами, включая низкую суточную дозу, умеренно низкую еженедельную дозу или относительно более высокую дозу каждые три-четыре недели.
Как правило, для лечения рака головы и шеи может использоваться одна из следующих процедур лучевой терапии:
Дополнительные сведения см. На странице «Лечение рака головы и шеи».
вверх страницы
Эта страница была просмотрена 18 марта 2020 г.
Если у вас рак полости рта или ротоглотки
ЛЕГКО ЧТЕНИЕ
Что такое рак полости рта и ротоглотки?
Рак полости рта и ротоглотки — это рак, который начинается в области головы и шеи. Рак, который начинается во рту, называется раком полости рта раком.Рак, который начинается в средней части горла, называется ротоглоточным раком . Эти виды рака начинаются, когда клетки ротовой полости или ротоглотки выходят из-под контроля и вытесняют нормальные клетки.
Рак, который начинается в области головы и шеи, может иметь много разных названий в зависимости от того, где начинается рак. Попросите своего врача записать точный вид рака, который у вас есть, потому что это может сбивать с толку.
Информация после рисунка ниже касается рака полости рта и ротоглотки. Если вы не знаете, где находится рак, a обратитесь к врачу, чтобы он показал вам эти фотографии.
Раковые клетки могут распространяться на другие части тела. Раковые клетки в полости рта или ротоглотки иногда могут перемещаться в легкие и там расти. Когда раковые клетки делают это, это называется метастазированием. Для врачей раковые клетки на новом месте выглядят так же, как клетки из ротовой полости или ротоглотки, где они зародились.
Рак всегда назван в честь того места, где он начинается.Поэтому, когда рак полости рта или ротоглотки распространяется на легкие (или любое другое место), его все еще называют раком полости рта или ротоглотки. Это не рак легких, если он не начинается с клеток легких.
Существуют ли разные типы рака полости рта и ротоглотки?
Самый распространенный тип рака полости рта и ротоглотки — плоскоклеточный рак (рак) . Эти виды рака начинаются с плоскоклеточных клеток, выстилающих ротовую полость и среднюю часть горла (ротоглотку).
Вопросы к врачу
Как врач узнает, что у меня рак полости рта и ротоглотки?
Эти виды рака не могут быть обнаружены до тех пор, пока они не вызовут проблемы, которые заставят человека обратиться к врачу. Иногда изменения видны при обычном посещении врача или стоматолога.
Врач задаст вам вопросы о вашем здоровье и образе жизни (например, курите ли вы или употребляете алкоголь), осмотрит вас и назначит анализы, чтобы выяснить, что вызывает ваши симптомы. Если признаки указывают на рак полости рта или ротоглотки, вас могут направить к врачу, специализирующемуся на заболеваниях уха, носа и горла (его называют ЛОР-врачом, отоларингологом или хирургом головы и шеи).
Вот некоторые из тестов, которые могут вам понадобиться:
Полное обследование головы и шеи: Врач осмотрит область головы и шеи, осмотрит и ощупывает любые аномальные области, включая рот и среднюю часть горла.Лимфатические узлы на шее будут прощупываться на предмет любых признаков рака. Поскольку некоторые части рта и горла не так легко увидеть, врач может использовать зеркала, осветительные приборы и / или специальные оптоволоконные прицелы, включая рот и среднюю часть горла, чтобы осмотреть эти области.
Панендоскопия: Это обследование проводится в операционной после того, как вам введут лекарства, заставляющие вас уснуть. Хирург осматривает ваш нос, рот и горло, а иногда и пищевод (глотательную трубку) и трахею (трахею) через тонкие трубки, называемые эндоскопами, и может взять кусочки ткани (биопсии) для проверки в лаборатории.
Биопсия: Для этого теста врач извлекает небольшой кусочек ткани хирургическим путем, иглой или соскабливает аномальную область, где, по-видимому, находится рак. Ткань проверяется на наличие раковых клеток. Это лучший способ узнать наверняка, есть ли у вас рак.
Тесты на гены и белки: Раковые клетки в биопсийной ткани могут быть проверены на гены или белки. Знание того, какие гены или белки есть у вашего рака, может помочь врачу решить, может ли помочь такое лечение, как иммунотерапия.
Рак также может быть проверен на белок, связанный с инфекцией ВПЧ. Если обнаружена инфекция ВПЧ (то есть опухоль имеет этот белок), это может повлиять на стадию рака и варианты лечения.
Компьютерная томография: Это также называется компьютерной томографией. Это особый вид рентгеновского снимка, который позволяет детально изучить, распространился ли рак на лимфатические узлы, легкие или другие органы. КТ также можно использовать для проведения биопсии (см. Выше).
МРТ: МРТ-сканирование использует радиоволны и сильные магниты вместо рентгеновских лучей для получения детальных снимков.МРТ можно использовать, чтобы узнать больше о размере рака и о том, распространился ли он на близлежащие структуры или другие области тела.
Рентген грудной клетки: Рентген можно сделать, чтобы увидеть, распространился ли рак на легкие.
ПЭТ-сканирование: При ПЭТ-сканировании используется особый вид сахара, который можно увидеть внутри вашего тела с помощью специальной камеры. Если есть рак, этот сахар проявляется как «горячие точки», где обнаруживается рак. Этот тест может помочь определить, распространился ли рак.
Бариевый глоток: Для этого теста делается рентгеновский снимок, когда вы глотаете жидкость с барием. Барий покрывает внутреннюю поверхность рта и горла и помогает получить хорошее изображение. Этот тест можно провести, если у вас возникли проблемы с глотанием, поскольку он показывает, как выглядит ваше горло при глотании.
Ультразвук: Для этого теста небольшая палочка перемещается по вашей коже. Он излучает звуковые волны и улавливает эхо, когда они отражаются от тканей.Эхо преобразуется в изображение на экране компьютера. Иногда его используют, чтобы обнаружить рак в лимфатических узлах шеи, чтобы определить, распространился ли он.
Стоматологический осмотр: Ваш стоматолог, вероятно, проведет полное обследование и, возможно, сделает несколько рентгеновских снимков ваших зубов и челюсти, прежде чем будет проведено какое-либо облучение, потому что радиация может повредить слюнные (слюнные) железы и вызвать сухость во рту. Стоматолог также может удалить плохие зубы, чтобы снизить вероятность кариеса и инфекции.
Проверка слуха: Наиболее распространенный химиопрепарат, используемый для лечения рака полости рта и ротоглотки, цисплатин, может вызывать звон в ушах или даже потерю слуха.Перед началом лечения вам могут быть проверены слух (с помощью аудиограммы), а химиотерапия может быть изменена, если ваш слух вначале плохой.
Пищевые и речевые тесты: Диетолог может проверить ваш статус питания до, во время и после лечения, чтобы попытаться сохранить ваш вес и уровень белка на максимально нормальном уровне. Логопед может проверить, насколько хорошо вы глотаете и говорите. Они могут посоветовать вам упражнения, которые помогут укрепить мышцы, чтобы вы могли нормально есть и разговаривать после окончания лечения.
Анализы крови: Анализы крови не используются для выявления рака полости рта или ротоглотки, но они могут рассказать врачу больше о вашем общем состоянии здоровья, например о функциях почек или печени.
Бросить курить: Если вы курите сигареты или употребляете жевательный табак, ваш врач может поговорить с вами о том, чтобы бросить все табачные изделия перед началом лечения. Курение во время лечения рака может вызвать такие проблемы, как плохое заживление ран после операции, больше побочных эффектов от химиотерапии и более высокая вероятность заражения.
Вопросы к врачу
Насколько серьезен мой рак?
Если у вас рак полости рта или ротоглотки, врач захочет выяснить, как далеко он распространился.Это называется постановкой. Знание стадии поможет вашему врачу решить, какой вид лечения лучше всего подходит для вас.
Этап описывает распространение рака в том месте, где оно началось. Это также говорит о том, распространился ли рак на близлежащие органы или на органы дальше.
Ваш рак может быть стадии 0, 1, 2, 3 или 4. Чем меньше число, тем меньше рак распространился. Более высокое число, например стадия 4, означает более серьезный рак, который распространился от того места, где он начался. Обязательно спросите врача о стадии рака и о том, что это значит для вас.
Вопросы к врачу
Какое лечение мне понадобится?
Есть много способов лечения рака полости рта или ротоглотки.
Вы можете получить более одного вида лечения. План лечения, который лучше всего подходит для вас, будет зависеть от:
Операция по поводу рака полости рта или ротоглотки
Некоторые из этих видов рака находятся в труднодоступных местах.Тем не менее, хирургическое вмешательство может быть использовано для удаления рака и края здоровой ткани вокруг него. В некоторых случаях может потребоваться удаление всего или части языка, горла, голосового аппарата или кости челюсти. Хирургическое вмешательство также может использоваться для удаления лимфатических узлов на шее, у которых может быть рак.
Хирургия также может помочь вам сделать то, что, возможно, изменил рак. Например, если вы не можете глотать из-за опухоли, вам могут сделать операцию по установке зонда для кормления. Некоторые операции могут даже помочь восстановить часть горла.
Побочные эффекты операцииЛюбая операция может иметь риски и побочные эффекты. Спросите доктора, чего вам ожидать. Если у вас возникнут проблемы, сообщите об этом своим врачам. Врачи, которые лечат людей с раком полости рта и ротоглотки, должны быть в состоянии помочь вам с любыми возникающими проблемами.
Лучевая терапия
Радиация использует лучи высокой энергии (например, рентгеновские лучи) для уничтожения раковых клеток. Его можно назначать отдельно или вместе с химиотерапией (называемой химиолучевой терапией).Радиацию также можно использовать для облегчения таких симптомов, как боль, кровотечение, проблемы с глотанием или других проблем, которые возникают, если рак сильно разросся или распространился на другие области.
Есть 2 основных способа передачи излучения.
Побочные эффекты лучевой терапии
Если ваш врач предлагает лучевую терапию, расскажите о возможных побочных эффектах. Побочные эффекты зависят от типа используемого излучения и той части вашего тела, которая подвергается лечению. Наиболее частые побочные эффекты:
Большинство побочных эффектов проходят после окончания лечения, и многие из них можно вылечить.Некоторые могут длиться дольше. Спросите у своей бригады по лечению рака, чего вы можете ожидать.
Chemo
Химиотерапия — это короткое слово для обозначения химиотерапии — использования лекарств для борьбы с раком. Лекарства можно вводить в вену или принимать в виде таблеток. Эти препараты попадают в кровь и распространяются по организму. Химиотерапия проводится циклами или раундами. После каждого цикла лечения следует перерыв. Это дает организму время на восстановление. В большинстве случаев назначают 2 или более химиопрепаратов. Лечение часто длится много месяцев.
При раке полости рта и ротоглотки химиотерапия часто назначается вместе с лучевой терапией. Это называется химиолучевая .
Побочные эффекты химиотерапии
Химиотерапия может вызвать сильную усталость, тошноту в животе и выпадение волос. Но большинство этих проблем проходят после окончания лечения. Другие побочные эффекты, такие как проблемы со слухом или повреждение нервов, могут длиться долго.
Есть способы лечения большинства побочных эффектов химиотерапии. Если у вас есть побочные эффекты, сообщите об этом своей команде по лечению рака, чтобы они могли помочь.
Таргетная лекарственная терапия
Препараты таргетной терапии могут использоваться для лечения рака полости рта или ротоглотки. Эти препараты влияют в основном на раковые клетки, а не на нормальные клетки организма. Они могут работать, даже если другие методы лечения не помогают. Побочные эффекты этих препаратов отличаются от побочных эффектов химиотерапии.
Побочные эффекты таргетной лекарственной терапии
Побочные эффекты таргетной лекарственной терапии зависят от того, какой препарат используется. Эти препараты могут вызывать тошноту и снижение показателей крови.Они также могут вызывать изменения кожи рук и ног. Эти побочные эффекты обычно проходят после окончания лечения.
Существуют способы лечения большинства побочных эффектов, вызываемых лекарствами таргетной терапии. Если у вас есть побочные эффекты, поговорите со своей бригадой по лечению рака, чтобы они могли помочь.
Иммунотерапия
Иммунотерапия — это лечение, которое либо укрепляет вашу собственную иммунную систему, либо использует искусственные версии частей иммунной системы, которые атакуют полость рта или раковые клетки ротоглотки.Иммунотерапевтические препараты можно вводить в вену.
Побочные эффекты иммунотерапии
Иммунотерапия может вызывать множество различных побочных эффектов в зависимости от того, какой препарат используется. Эти препараты могут вызывать у вас усталость, тошноту или сыпь. Большинство этих проблем проходят после окончания лечения.
Есть способы лечения большинства побочных эффектов, вызванных иммунотерапией. Если у вас есть побочные эффекты, поговорите со своей бригадой по лечению рака, чтобы они могли помочь.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых проверяются новые лекарства или другие методы лечения на людях.Они сравнивают стандартные методы лечения с другими, которые могут быть лучше.
Клинические испытания — один из способов получить новейшее лечение рака. Это лучший способ для врачей найти более эффективные способы лечения рака. Если ваш врач сможет найти того, кто изучает ваш тип рака, вам решать, принимать ли в нем участие. А если вы все же запишетесь на клиническое испытание, вы всегда можете прекратить его в любой момент.
Если вы хотите принять участие в клиническом испытании, сначала спросите своего врача, проводятся ли клинические испытания в вашей клинике или больнице.См. «Клинические испытания», чтобы узнать больше.
Что насчет других методов лечения, о которых я слышал?
Если у вас рак, вы можете услышать о других способах лечения рака или лечения ваших симптомов. Это не всегда может быть стандартное лечение. Эти методы лечения могут включать витамины, травы, специальные диеты и многое другое. Возможно, вам будет интересно узнать об этих методах лечения.
Известно, что некоторые из них помогают, но многие не тестировались. Было показано, что некоторые не помогают. Некоторые даже оказались вредными.Поговорите со своим врачом обо всем, что вы думаете об употреблении, будь то витамины, диета или что-то еще.
Вопросы к врачу
Что будет после лечения?
Будете рады, когда лечение закончится.В течение многих лет после окончания лечения вы все равно будете записываться на прием к онкологу. Обязательно посетите все эти контрольные визиты. Вам будут сданы экзамены, анализы крови и, возможно, другие анализы, чтобы увидеть, вернулся ли рак.
Последующие посещения врача после лечения могут потребоваться каждые несколько месяцев в течение первого года, каждые 3–6 месяцев в течение 2-го года и немного реже после этого. Во время этих посещений ваш врач спросит о любых симптомах, которые у вас есть, если вы курите сигареты или употребляете жевательный табак, и проведет медицинский осмотр.Эндоскопические исследования, анализы крови, стоматологические осмотры или визуализационные тесты (например, МРТ или компьютерная томография) могут проводиться для поиска признаков рака или побочных эффектов лечения. Ваш врач скажет вам, какие анализы следует делать и как часто, в зависимости от стадии вашего рака и типа лечения.
Заболеть раком и лечиться может быть непросто, но это также может быть временем, чтобы взглянуть на свою жизнь по-новому. Возможно, вы думаете о том, как улучшить свое здоровье. Позвоните нам по телефону 1-800-227-2345 или поговорите со своим врачом, чтобы узнать, что вы можете сделать, чтобы почувствовать себя лучше или помочь вам бросить курить.
Вы не можете изменить тот факт, что у вас рак. Что вы можете изменить, так это то, как вы проживете остаток своей жизни — делая выбор в пользу здорового образа жизни и чувствуя себя настолько хорошо, насколько это возможно.
Лимфаденит | Johns Hopkins Medicine
Что такое лимфаденит?
Лимфаденит — это медицинский термин, обозначающий увеличение одного или нескольких лимфатических узлов, обычно вызванное инфекцией. Лимфатические узлы заполнены лейкоцитами, которые помогают вашему телу бороться с инфекциями. Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела.В редких случаях лимфатические узлы могут увеличиваться из-за рака.
В вашем теле около 600 лимфатических узлов, но нормальные лимфатические узлы можно прощупать только под челюстью, под мышками и в области паха.
Нормальный лимфатический узел маленький и твердый. Когда лимфатические узлы инфицируются, они обычно увеличиваются в размерах, становятся болезненными и могут ощущаться в других частях вашего тела во время медицинского осмотра.
Инфекции, которые распространяются на лимфатические узлы, обычно вызываются бактериями, вирусами или грибками.Чтобы начать правильное лечение, важно знать, как инфекция распространяется на ваши лимфатические узлы.
Лимфаденит бывает двух типов:
Что вызывает лимфаденит?
Лимфаденит возникает, когда один или несколько лимфатических узлов инфицированы бактериями, вирусом или грибком. Инфекция лимфатических узлов обычно происходит из-за того, что инфекция началась где-то в другом месте вашего тела.
Каковы симптомы лимфаденита?
Основной симптом лимфаденита — увеличенные лимфатические узлы.Лимфатический узел считается увеличенным, если его ширина составляет около половины дюйма. Симптомы, вызванные инфицированным лимфатическим узлом или группой узлов, могут включать:
Симптомы лимфаденита могут быть похожи на другие заболевания или проблемы.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется лимфаденит?
Если у вас лимфаденит, наиболее важными частями вашего диагноза обычно являются ваш анамнез и медицинский осмотр, проведенный вашим лечащим врачом. Вас могут спросить о ваших симптомах, таких как озноб и лихорадка, недавние поездки, любые повреждения кожи и недавний контакт с кошками или другими животными. Затем во время медицинского осмотра ваш лечащий врач будет искать признаки инфекции рядом с увеличенными лимфатическими узлами.
Эти тесты могут потребоваться для постановки диагноза:
Как лечится лимфаденит?
Ваш лечащий врач подберет лучшее лечение на основе:
Точный вид лечения зависит от того, какой тип инфекции распространился на ваши лимфатические узлы.Как только инфекция распространилась на одни лимфатические узлы, она может быстро распространиться на другие и другие части вашего тела, поэтому важно найти причину инфекции и быстро начать лечение.
Лечение лимфаденита может включать:
Можно ли предотвратить лимфаденит?
Лучший способ предотвратить лимфаденит — это обратиться к врачу при первых признаках инфекции или если вы заметили нежную припухлость, которая кажется небольшой шишкой прямо под кожей.Обязательно очищайте и используйте антисептик для любых царапин или трещин на коже и всегда соблюдайте правила гигиены.
Жить с лимфаденитом?
Принимайте все лекарства точно так, как предписано, и записывайтесь на все последующие визиты. Не принимайте лекарства, отпускаемые без рецепта, без предварительной консультации с лечащим врачом. Холодные компрессы и приподнятие пораженной части тела могут помочь облегчить боль и отек, пока лекарства действуют.
В большинстве случаев лимфаденит быстро проходит при правильном лечении, но для того, чтобы опухоль лимфатических узлов исчезла, может потребоваться больше времени.Обязательно сообщите своему врачу, если симптомы лимфаденита вернутся.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу.
Основные сведения о лимфадените
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Как отличить опухоль от лимфатического узла
Лимфатические узлы — это крошечные органы, которые появляются по всему телу и функционируют как часть лимфатической системы. Лимфатическая система — это продолжение иммунной системы. Лимфатические узлы фильтруют жидкость, называемую лимфой, улавливая бактерии и другие вредные вещества.Из-за своей функции они часто опухают во время инфекции.
Иллюстрация Джессики Ола, VerywellОпределение лимфатических узлов
Лимфатические узлы находятся в области шеи, подмышек, груди, живота и паха. Медицинские работники знают, где расположены эти узлы, что очень помогает при диагностике шишек. Увеличение лимфатических узлов часто сопровождается другими симптомами инфекции.
Когда у вас увеличены лимфатические узлы, люди или даже медицинские работники могут называть их опухшими железами.Это может сбивать с толку, потому что настоящая железа — это орган, который что-то выделяет — гормоны, слюну, масло и т. Д.
Если у вас активная инфекция, вы можете почувствовать шишки на шее, особенно под челюстью и подбородком — это лимфатические узлы. Когда инфекция пройдет, они должны вернуться к своему нормальному размеру.
Некоторые из наиболее распространенных заболеваний, которые могут вызывать увеличение лимфатических узлов, включают:
Инфекция, безусловно, является наиболее частой причиной увеличения лимфатических узлов.Однако увеличение лимфатических узлов также может быть вызвано раком, особенно болезнью Ходжкина и неходжкинской лимфомой. Увеличение лимфатических узлов также может быть вызвано иммунными нарушениями, такими как ревматоидный артрит.
Как исследовать лимфатические узлы
Если ваши лимфатические узлы увеличены, вы часто можете почувствовать их, слегка нажав и обведя тремя средними пальцами:
DermNet / CC BY-NC-ND
Выявление шишек и опухолей
Аномальные уплотнения и опухоли часто ошибочно принимают за лимфатические узлы из-за их расположения.Их часто можно различить по твердости, текстуре, регулярности, а также по тому, свободно ли они плавают или прикреплены к другим тканям. Хотя большинство из них будут доброкачественными (доброкачественными), некоторые могут быть злокачественными (злокачественными).
Узелки
Узелок на самом деле общий термин. Это может относиться ко всем видам опухолей, как злокачественным, так и не злокачественным. Обычно врачи называют шишку узлом, пока не выяснят, что это за шишка. Кисты иногда называют узелками.
Узелки могут образовываться на любой части тела, включая щитовидную железу и голосовые связки.Узелок может представлять собой твердую массу доброкачественной ткани. Следует ли лечить узелок, зависит от того, вызывает ли он симптомы, насколько быстро он растет и где находится на теле.
DermNet / CC BY-NC-ND
Кисты
Кисты представляют собой мешочки из ткани, заполненные жидкостью, которые выглядят как комки. Они не являются твердыми. Кисты могут возникать практически в любой области тела. В зависимости от их размера и местоположения может потребоваться хирургическое дренирование. Многие кисты проходят сами по себе.
DermNet / CC BY-NC-ND
Липомы
Липома — это доброкачественная шишка, заполненная жиром. Они не являются злокачественными, но иногда их приходится удалять хирургическим путем, в зависимости от их размера и местоположения. Люди, у которых была одна липома или в семейном анамнезе липомы, имеют тенденцию заболеть ими снова.
DermNet / CC BY-NC-ND
Зоб или коллоидный узловой зоб
Зоб — это уплотнение на щитовидной железе. Они появляются в передней части шеи, но могут отклоняться в сторону.Поскольку ваша щитовидная железа движется вверх и вниз, когда вы глотаете, зоб и уплотнения на щитовидной железе также будут делать это.
Зоб часто указывает на нарушение функции щитовидной железы, но может возникать и при нормальной функции щитовидной железы. Некоторые виды зоба вызваны дефицитом йода. Когда-то это было обычным явлением в Соединенных Штатах, но распространенность резко снизилась, поскольку поваренная соль стала обогащенной йодом.
Зоб можно лечить с помощью лекарств, таких как синтроид (левотироксин), если он вызван дефицитом гормона щитовидной железы, или радиоактивным йодом, если он связан со слишком большим количеством гормона щитовидной железы.В некоторых случаях их, возможно, придется удалить хирургическим путем.
DermNet / CC BY-NC-ND
кипит
Фурункулы — это кожные инфекции, которые могут проявляться в виде комков. Большую часть времени они находятся близко к поверхности кожи, и из них может выходить гной. Тем не менее, это не всегда так. Фурункулы могут быть глубокими и проявляться или пальпироваться в виде довольно большой твердой шишки. Они могут возникать в любом месте тела.
Фурункулы лечат дренажем. Иногда также необходимы антибиотики — местные или пероральные в форме таблеток или, в крайних случаях, внутривенно.Иногда их может потребовать дренировать хирург, известный как I&D (разрез и дренирование).
DermNet / CC BY-NC-ND
Злокачественные опухоли
Злокачественные образования называются опухолями. Хотя некоторые источники говорят, что определение опухоли — это аномальный рост любой ткани, этот термин не , обычно используется для определения доброкачественного образования. Раковые клетки — это мутировавшие клетки, которые растут и увеличиваются с ненормальной скоростью, и остановить их очень сложно.Есть тысячи способов классифицировать типы опухолей.
Хотя есть много симптомов рака, видимая шишка часто является первым, что пациент замечает и обращается за лечением. Вот почему, несмотря на огромную вероятность того, что опухоль не будет злокачественной, так страшно заметить любую опухоль на своем теле и почему так важно следить за опухолью и обращаться за медицинской помощью.
Раковые опухоли с пальпируемыми опухолями чаще всего обнаруживаются в груди, яичке или лимфатических узлах.По данным Американского онкологического общества, опухоли, заполненные жидкостью и легко перекатывающиеся в пальцах, с меньшей вероятностью будут злокачественными, чем твердые, неровные, с корнями и безболезненные.
DermNet / CC BY-NC-ND
Диагностические инструменты
В случае опухших желез ваш лечащий врач часто замечает другие признаки инфекции. Если инфекция бактериальная, например, ангина, вам потребуются антибиотики. Если инфекция является вирусной, например, моно, вашей иммунной системе потребуется время, чтобы бороться с инфекцией, и железы уменьшатся в размерах.
Для других шишек может потребоваться несколько тестов. Ультразвук, рентген, компьютерная томография или магнитно-резонансная томография (МРТ) могут быть полезны для определения того, является ли опухоль твердой или заполненной жидкостью. Он также может измерить опухоль и иногда сказать, как опухоль влияет на окружающие структуры тела.
Однако в конечном итоге потребуется биопсия (если опухоль не вызвана инфекцией или заполнена жидкостью). Биопсия включает взятие небольшого количества ткани из опухоли и ее анализ в лаборатории.Это позволит точно определить, что это за шишка.
Иногда ткань можно извлечь с помощью иглы. В других случаях образец придется брать хирургическим путем. Ваш лечащий врач определит, нужно ли и когда вам делать биопсию, и определит, как лучше всего получить ткань.
Часто задаваемые вопросы
Что означают увеличенные лимфатические узлы?
Лимфатические узлы фильтруют жидкость, известную как лимфа, которая проходит через лимфатическую систему организма. Лимфатические узлы могут увеличиваться или увеличиваться при инфекции, и их иногда называют опухшими железами.
Что вызывает увеличение лимфатических узлов?
Увеличение лимфатических узлов вызвано инфекцией или болезнью. Увеличение лимфоузлов обычно возникает при простуде, гриппе, мононуклеозе, стрептококке или стоматологических инфекциях. Более серьезные заболевания, которые могут вызвать увеличение лимфатических узлов, включают ВИЧ, ревматоидный артрит и некоторые виды рака.
На что похожи опухшие железы?
Увеличенный лимфатический узел ощущается как небольшая мягкая шишка под кожей в паху, подмышечной впадине, шее, под челюстью и подбородком, за ушами или на затылке.Увеличенные лимфатические узлы варьируются от горошины до винограда. Опухшие железы часто становятся болезненными на ощупь и могут вызывать дискомфорт.
Как лечат опухшие железы?
Увеличение лимфатических узлов является симптомом другого заболевания, а не заболеванием само по себе, поэтому лечение будет зависеть от причины увеличения лимфатических узлов. Если это вызвано бактериальной инфекцией, такой как ангина, ваш лечащий врач может назначить антибиотики, чтобы избавиться от инфекции. Чтобы облегчить дискомфорт от опухших желез, попробуйте использовать теплый компресс и безрецептурные обезболивающие, такие как Тайленол (ацетаминофен) или Адвил (ибупрофен).
В чем разница между кистой и опухшей железой?
По ощущениям кисты и опухшие железы похожи — они представляют собой мягкие комочки под кожей. Одно из основных отличий — расположение. Увеличение лимфатических узлов возникает только там, где есть лимфатические узлы: пах, подмышки, шея, под челюстью и подбородком, за ушами или на затылке. Опухшие железы также появляются вместе с инфекцией, возникают быстро, а затем проходят через несколько дней. Кисты можно найти в любых тканях тела, но обычно они находятся под кожей.Они мягкие, наполненные жидкостью и подвижные.
Биопсия сторожевого лимфатического узла у пациентов с меланомой: основы практики, общие сведения, показания
Автор
Эми Э. Сомерсет, доктор медицины Врач-резидент, отделение хирургии, система здравоохранения Бомонта
Эми Э. Сомерсет, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американского общества метаболической и бариатрической хирургии
Раскрытие информации: Нечего раскрывать.
Соавтор (ы)
Марк Дж. Джеймсон, доктор медицинских наук, FACS Доцент и директор отделения хирургической онкологии головы и шеи и микрососудистой хирургии, Отделение отоларингологии — хирургии головы и шеи, Система здравоохранения Университета Вирджинии
Марк Джеймсон, доктор медицинских наук, Доктор философии, FACS является членом следующих медицинских обществ: Американской академии лицевой пластической и реконструктивной хирургии, Американской академии отоларингологии — хирургии головы и шеи, Американской ассоциации исследований рака, Американского колледжа хирургов, Американского общества головы и шеи, Медицинского общества. из Вирджинии, Общество университетских отоларингологов-хирургов головы и шеи
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Надер Садеги, доктор медицины, FRCSC Профессор и заведующий кафедрой отоларингологии — хирургии головы и шеи, Медицинский факультет Университета Макгилла; Главный отоларинголог, MUHC; Директор программы лечения рака головы и шеи Макгилла, Королевская больница Виктории, Канада
Надер Садеги, доктор медицинских наук, FRCSC является членом следующих медицинских обществ: Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи, Американская ассоциация щитовидной железы. , Королевский колледж врачей и хирургов Канады
Раскрытие информации: раскрывать нечего.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии лицевой пластики и реконструктивной хирургии. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; Cliexa, eMedevents, Neosoma, MI10
Получил доход в размере 250 долларов США от:, Cliexa ;; Neosoma
Получил акции от RxRevu; Получена доля владения от Cerescan за консультацию; для: Neosoma, eMedevents, MI10.
Дополнительные участники
Mimi S Kokoska, MD Врач, отделение отоларингологии — хирургия головы и шеи, Aurora Health Care
Mimi S Kokoska, MD является членом следующих медицинских обществ: Американской академии пластической и реконструктивной хирургии лица, Американской академии хирургии. Отоларингология — хирургия головы и шеи, Американская ассоциация руководителей врачей, Американский колледж хирургов, Американское общество головы и шеи
Раскрытие: Ничего не раскрывать.
Ричард Д. Кейдан, доктор медицины Лечащий хирург, директор клиники меланомы, больница Уильяма Бомонта
Ричард Д. Кейдан, доктор медицины, является членом следующих медицинских обществ: Американский колледж хирургов, Ассоциация академической хирургии, Общество хирургической онкологии
Раскрытие информации: раскрывать нечего.
Филип Фонг, MD Врач-резидент, Отделение хирургии, Госпиталь Уильяма Бомонта
Филип Фонг, доктор медицины, является членом следующих медицинских обществ: Американский колледж хирургов
Раскрытие информации: не подлежит разглашению.
Уильям Л. Кестенберг, доктор медицины Хирург, хирургическая группа Кестенберга
Уильям Л. Кестенберг, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж хирургов
Раскрытие информации: не подлежит разглашению.
Благодарности
Табет Аббара, доктор медицины, FACS Консультанты, Отдел отоларингологии, Медицинские центры Северного Окленда
Табет Аббара, доктор медицины, FACS является членом следующих медицинских обществ: American College of Surgeons
Раскрытие: Ничего не раскрывать.
Дхананджай А. Читале, MBBS Старший патологоанатом, руководитель отдела молекулярной патологии и геномной медицины, директор биорепозитория тканей, больница Генри Форда
Дхананджай А. Читале, MBBS, является членом следующих медицинских обществ: Американского общества клинической патологии и Колледжа американских патологов
Раскрытие: Ничего не раскрывать.
Amit Dwivedi, MD Доцент кафедры хирургии, Медицинский факультет Университета Луисвилля
Амит Двиведи, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов и Американской медицинской ассоциации
Раскрытие: Ничего не раскрывать.
Venkata Subramanian Kanthimathinathan, MD Штатный врач, отделение общей хирургии, Медицинский центр Университета Лома Линда
Раскрытие: Ничего не раскрывать.
Нафиса К. Куваджервала, MD Штатный хирург, Центр лечения груди, Больница Уильяма Бомонта
Нафиса К. Куваджервала, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американского общества болезней груди и Американского общества хирургов груди
Раскрытие: Ничего не раскрывать.
Операция по удалению лимфатических узлов | Рак кожи меланома
Возможно, вам сделают операцию по удалению лимфатических узлов рядом с меланомой, если у вас опухшие лимфатические узлы и тесты показывают, что рак распространился туда. Эта операция называется лимфодиссекцией.
Проверка лимфатических узлов
После того, как вам поставят диагноз «меланома», вам нужно пройти обследование, чтобы определить, распространилась ли она где-либо еще в организме. Это называется стадированием и помогает врачу выбрать лечение.
Ваш врач может узнать, что меланома распространилась на ваши лимфатические узлы после:
Если ваши лимфатические узлы выглядят или чувствуют себя ненормально
Ваш врач обычно берет образец ткани (биопсия) из лимфатических узлов, которые кажутся опухшими (увеличенными) или выглядят ненормальными на сканировании.Если биопсия показывает меланому в узле или узлах, вам обычно предлагают операцию по удалению всех лимфатических узлов в этой области.
Если биопсия сторожевого узла показывает меланому в ваших лимфатических узлах
Это называется положительной биопсией сторожевого узла. Вы можете регулярно проходить ультразвуковое сканирование, чтобы проверять лимфатические узлы, чтобы убедиться, что рак растет (прогрессирует). Или вам может быть назначено лечение, например, таргетные противораковые препараты или иммунотерапия. После положительной биопсии сигнального лимфатического узла обычно не делают операции по удалению остальных лимфатических узлов.
Что происходит
Операция по удалению всех лимфатических узлов рядом с меланомой может оказаться сложной операцией. Обычно у вас есть общий наркоз, поэтому вы спите перед этой операцией.
Операция, которую вам предстоит, зависит от того, в какой части тела находятся лимфатические узлы. Например, если меланома на руке распространяется на близлежащие лимфатические узлы, эти лимфатические узлы находятся в подмышечной впадине. Итак, операция включает удаление лимфатических узлов в подмышечной впадине.
Ваш врач расскажет вам больше об операции и о том, как долго вы можете находиться в больнице.Также они расскажут о возможных рисках. Риски также зависят от того, в какой части тела находятся лимфатические узлы.
Удаление всех лимфатических узлов может вызвать некоторые долгосрочные побочные эффекты. Лимфатические узлы отводят жидкость от ваших рук и ног. Если хирург удаляет лимфатические узлы, жидкость может накапливаться и вызывать отек рук или ног. Это называется лимфатическим отеком. Ваш врач и медсестры расскажут вам, как снизить вероятность развития лимфатического отека.
Другие побочные эффекты удаления лимфатических узлов могут включать:
Сообщите своему врачу или медсестре-специалисту (ведущему работнику), если вы считаете, что у вас есть какие-либо из этих побочных эффектов.
Продолжение
При первом посещении ваш врач:
Это также ваша возможность задать любые вопросы. Запишите все вопросы, которые у вас есть, перед назначением, чтобы вам было легче вспомнить, о чем спрашивать. Если взять кого-нибудь с собой, вы также сможете запомнить, что говорит врач, и оказать поддержку.
В перерывах между приемами вы также можете связаться со своей медсестрой-специалистом. Так что не волнуйтесь, если вы все же забудете что-то спросить.
Частота последующих посещений зависит от результатов операции. Спросите своего врача или медсестру-специалиста, как часто вам нужно проходить медицинские осмотры и что они будут включать.
.

 Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача.
Лучше на основе парацетамола. С аспирином и ибупрофеном нужно быть осторожнее — их нельзя давать их детям и людям, у которых есть проблемы со свёртываемостью крови, без консультации врача. Солодка дает еще и антивоспалительный эффект.
Солодка дает еще и антивоспалительный эффект.